மனித நோய்கள் பரவும் மற்றும் தடுப்பு முறைகள் (பரவும் மற்றும் பரவா நோய்கள்)
காற்றின் மூலம் பரவும் நோய்கள்:
வைரஸால் ஏற்படுத்தப்படும் காற்றுவழி நோய்கள்:
நோய் | நோய்க் காரணி | நோய்த்தொற்று முறை | பாதிக்கப்பட்ட திசு / உறுப்பு | அறிகுறிகள் |
சாதாரண சளி | ரைனோ வைரஸ் | நோய் தொற்றுத் துளிகள் | மேல் சுவாசக் குழாய் பகுதி (நாசி அறைகளில் வீக்கம்) | காய்ச்சல், இருமல், மூக்கிலிருந்து ஒழுகுதல், தும்மல் மற்றும் தலைவலி |
இன்ஃபுளுயன்சா | மிக்சோ வைரஸ் | நோய்த் தொற்றுத் துளிகள் | சுவாசக் குழாய் (தொண்டை மற்றும் நாசிப்பகுதியில் வீக்கம்) | காய்ச்சல், உடல்வலி, இருமல், தொண்டை வலி, நாசியிலிருந்து வெளியேற்றம், மூச்சு திணறல் |
தட்டம்மை | ரூபெல்லாவைரஸ் | நோய்த் தொற்றுத் துளிகள் நோய்த் தொற்று கருக்கள் மற்றும் நோய்த் தொற்று ஏற்பட்ட வருடனான நேரடித் தொடர்பு | சுவாசக் குழாய் | சிவப்புப் புள்ளி போன்ற வீக்கம் முடைய தோற்றம் அல்லது தோலில் தடிப்புகள் தோன்றல், இருமல், தும்மல், கண் சிவப்படைதல் |
பொன்னுக்குவீங்கி (mumps) | மிக்சோ வைரஸ் பரோடிடிஸ் | நோய்த் தொற்றுத் துளிகள், நோய்த் தொற்று கருக்கள், நோய்த் தொற்று ஏற்பட்டிருப்பவருடன் நேரடித் தொடர்பு. | மேல் சுவாசக் குழாய் | கன்ன உமிழ் நீர்ச் சுரப்பி பெரியதாகுதல், தாடையை அசைத்தலில் சிரமம் |
சின்னம்மை (ChickenPox) | வாரி செல்லாஸோஸ்டர் வைரஸ் | நோய்த் தொற்றுத் துளிகள், நோய்த் தொற்று கருக்கள், நோய்த்தொற்று ஏற்பட்டிருப்பவருடன் நேரடித்தொடர்பு. | சுவாசக் குழாய் | தோலில் ஏற்படும் வீக்கம் (கொப்பளம்) காய்ச்சல், அசதி |
பாக்டீரியாவால் ஏற்படுத்தப்படும் காற்றுவழி நோய்கள்:
நோய் | நோய்க் காரணி | நோய்த்தொற்று முறை | பாதிக்கப்பட்ட திசு / உறுப்பு | அறிகுறிகள் |
காசநோய் | மைகோபாக்டீரியம் டியூபர்குளோசிஸ் | பாதிக்கப்பட்ட நபரின் சளியிலுள்ள நோய்த்தொற்று | நுரையீரல் | தொடர் இருமல், நெஞ்சுவலி, உடல் எடைகுறைவு மற்றும் பசியின்மை |
தொண்டைஅழற்சி நோய் (டிஃப்தீரியா) | கோர்னி பாக்டீரியம் டிஃப்தீரியே | நோய்த் தொற்றுத்துளிகள், துளி உட்கருக்கள் | மேல் சுவாசக்குழாய்ப் பகுதிகள், மூக்கு, தொண்டை | காய்ச்சல், தொண்டைவலி, காற்று வழியில் அடைப்பு |
கக்குவான் இருமல் | போர்டெடெல்லாபெர்டுசிஸ் | நோய்த்தொற்றுத் துளிகள், நேரடியான தொடர்பு | சுவாசக் குழாய் பகுதிகள் | மிதமான காய்ச்சல், அதீத இருமல் இறுதியில் கூச்சல் போன்ற உரத்த குரலில் மூச்சு உள்வாங்குதல் |
நீர் மூலம் பரவும் நோய்கள்:
வைரஸால் ஏற்படுத்தப்படும் நீர்வழி நோய்கள்:
நோய் | நோய்க் காரணி | நோய் பரவும் முறை | பாதிக்கப்படும் திசுக்கள் / உறுப்புகள் | அறிகுறிகள் | தவிர்த்தல் மற்றும் தடுக்கும் முறைகள் |
லிடிஸ் | போலியோ வைரஸ் | நோய்த்தொற்று துளிகள், மூக்கு, தொண்டையிலிருந்து சளி வருதல், மாசடைந்தநீர், உணவு, ல் | மத்திய நரம்பு மண்டலம் | கை, கால்களில் வாதம் ஏற்படல், செயல் இழத்தல் | சால்க் என்ற தடுப்பு மருந்து (அ) வாய்வழி போலியோ தடுப்பு மருந்து |
ஹெப்பாடைட்டிஸ்ஏ அல்லது நோய் தொற்றக்கூடிய ஹெப்பாடைட்டிஸ் | ஹெப்பாடைட்டிஸ்ஏ வைரஸ் (HAV) | மாசடைந்தநீர், உணவு மற்றும் வாய்வழி பாதிப்பு | கல்லீரலில் வீக்கம் | குமட்டல், பசியின்மை, அதீதகாய்ச்சல் மற்றும் மஞ்சள் காமாலை | உணவு கெடுதலைத்தடுத்தல், உணவினை சரியாகக்கையாளுதல், குளோரினேற்றப்பட்டு கொதிக்கவைக்கப்பட்ட நீரைப்பருகுதல், தனிமனித சுகாதாரம். |
அதீதவயிற்றுப்போக்கு | ரோட்டாவைரஸ் | மாசடைந்தநீர், உணவு மற்றும் வாய்வழியாக பாதிப்பு | குடல் | நீர்மநிலையில் சளி போன்ற மலம் கழிதல், வாந்தி, காய்ச்சல் | சரியான சுத்தமும் சுகாதாரமும். |
பாக்டீரியாவினால் ஏற்படுத்தப்படும் நீர்வழி நோய்கள்
நோய் | நோய்க்காரணி | நோய் பரவும் முறை | பாதிக்கப்படும் திசுக்கள் / உறுப்புகள் | அறிகுறிகள் | தவிர்த்தல் மற்றும் தடுக்கும் முறைகள் |
காலரா (அதீதவயிற்றுப்போக்கு நோய்) | விப்ரியேகாலரே | சுகாதாரமற்ற உணவு மற்றும் நீர், வாய் வழியாக உட்செல்லல், வீட்டு ஈக்களினால் பரவுதல் | குடல் பகுதி | நீர்மமான கழிவு வெளியேற்றம், வாந்தி, தசைப்பிடிப்பு, தலைச்சுற்றல், நீர்ச்சத்து வெளியேற்றம் | சுகாதார துப்புரவு, வாய்வழி நீர்ச்சத் தினைத்தரும் (ORS) நீர்மத்திளை உட்கொள்ளல். |
டைபாய்டு (குடல்சார்காய்ச்சல்) | சால்மோனெல்லாடைஃபி | இந்நோயினால் பாதிக்கப்பட்டவரின் கழிவு கலந்த நீர்மற்றும் உணவு, வீட்டு ஈக்கள் மூலம் | சிறுகுடல் | அதிக காய்ச்சல், பலவீனம், அடிவயிற்றில் வலி, தலைவலி, பசியின்மை, நெஞ்சுப்பகுதி மற்றும் மேல் வயிற்றுப்பகுதியில் அரிப்பு | பூச்சிகள் மற்றும் தூசுகள் மூலமாக உணவானது கெட்டுப் போவதினைத் தவிர்த்தல், பாலினை பதப்படுத்துதல், பொதுவான சுகாதாரத்தை அதிகரித்தல், எதிர் உயிர் மருந்துகளைக் கொண்டு மருத்துவம் பார்த்தல். |
கடத்திகள் (Vector) வழியாக பரவும் நோய்கள்:
- மலேரியா
வளர்ந்து வரும் நாடுகளில் மிகவும் முக்கியமானதொரு சுகாதாரப் பிரச்சனையாக மலேரியாவானது தொடர்ந்து இருந்து கொண்டேயிருக்கிறது. பிளாஸ்மோடியம் என்ற புரோட்டோசோவாவைச் சார்ந்த ஒட்டுண்ணியால் இது ஏற்படுகின்றது. பிளாஸ்மோடியம் வைவாக்ஸ், பிளாஸ்மோடியம் மலேரியே, பிளாஸ்மோடியம் ஃபால்ஸிபேரம் மற்றும் பிளாஸ்மோடியம் ஓவேல் ஆகியவைஇவற்றின் வகைகளாகும். இவற்றுள் பிளாஸ்மோடியம் ஃபால்ஸிபேரம் மிகவும் கொடியதும், உயிரைப்பறிக்கக்கூடியதும் ஆகும். உலகம் முழுவதையும் கணக்கிடும்போது, ஒவ்வொரு வருடமும் தோராயமாக 300 மில்லியன் (30கோடி) மக்கள் மலேரியாநோயினால் பாதிக்கப்படுகின்றனர். இது மனிதனுக்கு மிகவும் அபாயகரமானதாக இருந்தாலும் குணப்படுத்தக் கூடிய நோயாகும்.
இந்த நோயானது பத்து நாள்களுக்குக் குறைவாக மட்டுமேவாழக்கூடிய, மனிதர்களின் இரத்தத்தைக் குடிக்கும் பெண்கொசுவாகிய அனோபிலெஸ் கொசுவால் கடத்தப்படுகிறது. இந்தக் கொசு மனிதர்களைக் கடிக்கும்போது, நோய்க்கிருமியானது கடத்தப்படுகிறது. இந்நோயால் பாதிக்கப்பட்டவர்களிடம் தலைவலி, மயக்கம், உடல் தசைவலி, குளிர்மற்றும் நடுக்கம், அதைத் தொடர்ந்து கடும் காய்ச்சல் (வெப்பம் அதிகரித்தல்) போன்ற அறிகுறிகள் காணப்படும். அதிகமான வியர்வைஏற்படுவதைத்தொடர்ந்து காய்ச்சல் குறைகிறது. குயினைன் மாத்திரைகளின் பயன்பாடு மலேரியா ஒட்டுண்ணிகளைக் கொல்கிறது.
சிக்குன்குனியா:
சிக்குன்குனியாஎன்ற நோயானது ஒற்றை இழை ஆர்.என்.ஏ என்ற வைரஸால் ஏற்படுத்தப்படுகிறது. இந்நோயானது பாதிக்கப்பட்ட ஏடிஸ்எய்ஜிப்டி என்ற கொசு பகல் நேரத்தில் மனிதர்களைக் கடிப்பதால் பரப்பப்படுகிறது. இதனால் கடுமையான மற்றும் தொடர்ச்சியான மூட்டு வலி, உடலில் அரிப்பு, தலைவலி மற்றும் காய்ச்சல் ஏற்படுகின்றன. மூட்டுகளில் ஏற்படுகிற வலியானது பலநாள்கள் நீங்காமலிருக்கும்.
இவ்வைரஸின் அடைகாக்கும் காலமானது 2 முதல் 12 நாட்கள் ஆகும். குளிர், அதிக காய்ச்சல், வாந்தி, மயக்கம், தலைவலி, தொடர்ச்சியான மூட்டுவலி மற்றும் நடப்பதற்கே கடினமாக உணர்தல் போன்றவை இந்நோயிற்கான பொதுவான அறிகுறிகள் ஆகும். மூட்டுகள் அழற்சியடைவதால் (பாதிக்கப்படுவதால்) இந்நோயினால் பாதிக்கப்பட்டவர்கள் நடப்பதற்கு சிரமப்படுவர். பாராசிட்டமால் மருந்தானது வலியைப்போக்கவும் காய்ச்சலைக்குறைக்கவும் கொடுக்கப்படுகிறது.
டெங்கு (Dengue):
டெங்கு நோயானது ‘எலும்பு முறிப்பு’ காய்ச்சல் எனவும் அழைக்கப்படுகிறது. மூட்டுக்களிலும், தசைநார்களிலும் கடுமையான வலி தோன்றுவதால் ஏற்படும் திருகப்பட்டஅமைப்பினால், இதற்கு எலும்பு முறிப்பு காய்ச்சல் என்ற பெயர்வழங்கப்பட்டது. டெங்கு காய்ச்சல் வைரஸினால் ஏற்படுகின்றது. இந்தநோயானது ஏற்கனவே இந்நோயினால் தாக்கப்பட்டவரை ஏடிஸ்எய்ஜிப்டி என்ற கொசு கடித்து பின்னர் ஆரோக்கியமான வரைக்கடிப்பதால் பரவுகிறது.
இந்த நோய்க்கான வைரஸின் அடைகாக்கும் காலம் 5-6 நாள்கள் ஆகும். அதிகமான காய்ச்சல், கடுமையான தலைவலி, தசைநார் மற்றும் மூட்டுகளில் வலி (எலும்பு முறிப்பு காய்ச்சல்), அரிப்பு மற்றும் இரத்தப் போக்கினை வெளிப்படுத்துதல், இரத்தத்தட்டுகளின் எண்ணிக்கை குறைவுபடுதல் போன்றவை இந்நோயோடு தொடர்புடைய அறிகுறிகளாகும். வாந்தி மற்றும் வயிற்று வலி, மூச்சுவிட சிரமப்படுதல், மிகச்சிறிய புள்ளிகள் தோலில்
தோன்றுதல் (அதாவது தோலினுள் இரத்தக் கசிவை வெளிக்காட்டல்) ஆகியவைடெங்கு காய்ச்சலோடு தொடர்புடையவையாகும். பாராசிட்டமால் மருந்தானது காய்ச்சலையும், உடல் வலியையும் குறைக்க கொடுக்கப்படுகிறது. முழுமையான ஓய்வு மற்றும் நீர்ச் சத்தான உணவுகளை அதிகமாக உட்கொள்ளல் அவசியமாகும்.
ஃபிலேரியா (Filaria)
இந்தியாவில் ஃபிலேரியாஒரு முக்கியமான ஆரோக்கியம் சார்ந்தபிரச்சனையாகும். இந்தநோய் நூல்போன்ற புழுவாகிய (நெமடோடுகள்)உச்சரேரியா பான்க்ராப்டீஎன்ற புழுவினால் ஏற்படுகின்றது. முதிர்ச்சியடைந்த இப்புழுக்கள், பொதுவாக மனிதனின் நிணநீர்மண்டலத்தில் காணப்படுகின்றன. கியூளக்ஸ்என்ற கொசு இனம் கடிப்பதன் மூலம் இது கடத்தப்படுகிறது.
ஃபிலேரியா புழுவின் அடைகாக்கும் நாட்கள் 8-16 மாதங்கள் ஆகும். இக்காலகட்டத்தில் கடுமையான தொற்று, காய்ச்சல் மற்றும் நிணநீர்சுரப்பிகள் வீக்கமடைதல் ஆகிய அறிகுறிகள் வெளிப்படுகின்றன. நாள்பட்டதொற்றின் முக்கிய வெளிப்பாடு யானைக்கால் நோயாகும். இது கால்கள், விரைப்பை, மற்றும் கரங்களை அதிகம் பாதிக்கின்றது.
கொசுக்கள் மூலம் பரவும் நோய்களைக் கட்டுப்படுத்துதல்:
- கொசுவை எதிர்க்கும் மருந்துகள், மேல் பூசும் மருந்துகள் மற்றும் கொசு வலைகளைப் பயன்படுத்தி கொசுக்கள் கடிப்பதைத்தடுக்கலாம்.
- கொசுக்கள் இனப்பெருக்கம் செய்யும் இடங்களையும் அழிக்க வேண்டும். போதிய சுகாதாரத்தை ஏற்படுத்துதல், வடிகால் நீரை அகற்றுதல் மற்றும் தேங்கியுள்ள நீரை அகற்றுதல் மூலம் இவற்றைஅழிக்கலாம்.
- மூடப்படாமல், நீர்தேங்கி இருக்கும் பொருள்களாகிய நீர்நிலைத் தொட்டி, பானைகள், பூத்தொட்டிகள், பயனில்லாமலிருக்கும் டயர், சாப்பிட்டபின் எறியப்படும் நெகிழி பாத்திர வகைகள் ஆகியவற்றில் நீர்தேங்கியிருப்பதைத் தவிர்க்கவேண்டும்.
- தேங்கி நிற்கிற நீர் நிலைகளின் மீது காணப்படும் கொசுக்களின் புழுக்களை (லார்வா) எண்ணெய் தெளித்தல் மூலம் அழிக்கலாம்.
- முதிர்ச்சியடைந்த கொசுக்களை பூச்சிக் கொல்லிகளைத் தெளிப்பதன் மூலம் அழிக்கலாம்.
- சிட்ரோனெல்லா எண்ணெய் அல்லது யூகளிப்டஸ் எண்ணெய் போன்றவற்றை தோலின் மீது பூசுதல்.
விலங்குகளால் பரவும் நோய்கள்:
- பன்றிக்காய்ச்சல் (Swine Flu)
முதன் முதலில் இந்த நோயினைஉருவாக்கும் வைரஸானது பன்றிகளிடமிருந்து உருவானதால் பன்றிக்காய்ச்சல் என இதற்கு பெயரிடப்பட்டது. நோய்த் தடுப்பு ஆற்றல் மண்டலம் பலவீனமடைந்திருப்போருக்கு இந்த நோயின் பாதிப்பு மிக எளிதில் ஏற்படும். இந்தவைரஸானது சுவாசித்தலை தீவிரமாய் பாதிக்கும் வைரஸாகும். இவை காற்றின் மூலம் தொற்றிக் கொள்ளும் நோயாகும். இந்த பன்றிக்காய்ச்சலானது, பன்றிகளைத் தாக்குகிற வைரஸால் ஏற்பட்டு மனிதர்களையும் பாதிக்கிறது.
இன்ஃபுளுயன் சாவைரஸ் H1N1 என்ற உயிரிதான் இந்தநோய் பரவுவதற்குக் காரணமாக உள்ளது எனக் கண்டறியப்பட்டுள்ளது. இந்நோயானது, தும்மல் மற்றும் இருமல் மூலம் வெளியேறும் நோய்க்கிருமி கலந்ததிவலைகளை சுவாசித்தல் அல்லது உள்ளிழுத்தல் போன்ற நிகழ்வுகளால் நோய் பாதிக்கப்பட்டவரிடமிருந்து மற்றவர்களுக்கு பரப்பப்படுகிறது. காய்ச்சல், இருமல், மூக்கிலிருந்து திரவம் உருவாதல், களைப்பு, தலைவலி, தொண்டைவலி, உடலில் அரிப்பு, உடல் வலி அல்லது வேதனை, குளிர், மயக்கம், வாந்தி மற்றும் வயிற்றுப்போக்கு, முழுமையற்ற மூச்சுவிடுதல் ஆகியவை இந்நோயோடு தொடர்புடைய அறிகுறிகள் ஆகும்.
நோயினைத் தடுத்தல் மற்றும் தவிர்த்தல்:
- மூக்கு வழியாக தெளிக்கும் மருந்தினைக்கொடுத்தல்.
- பன்றிக் காய்ச்சலால் பாதிக்கப்பட்டுள்ளவரின் தொடர்பிலிருந்து விலகியிருத்தல்.
- நீர்மற்றும் பழச்சாறுகளைப் பருகுதல் மூலம் நீர்ச்சத்தின் அளவு குறைவதைத்தடுக்கலாம்.
- அதிகமான ஓய்வின் மூலம் நமது உடலே இந்நோயை எதிர்த்துப் போராட முடியும்.
- கைகளைக் கழுவுதல் மற்றும் நல்ல சுகாதாரமான பழக்கங்கள் நோய் பரவலைத்தடுக்கும்.
- இன்ஃபுளுயன்சா (பறவைக்காய்ச்சல்)
பறவை இன்ஃபுளுயன்சா என்ற பறவைக்காய்ச்சலானது, பல்வேறு எண்ணிக்கையிலான வைரஸ்களால் தொற்றும் நோயாகும். கோழிப்பண்ணைகளில் காணப்படும் கோழிகள், வான்கோழி அல்லது வாத்து போன்ற பறவைகள், காட்டுப்பறவைகள் மற்றும் வீட்டில் வளர்க்கப்படும் பறவைகள் ஆகியவற்றால் இந்தவைரஸானது எடுத்துவரப்பட்டு, இந்நோயானது உண்டாகின்றது. இந்நோய் வெளிப்பட்டபோது ஆசியா, ஆப்பிரிக்கா, மத்திய கிழக்கு மற்றும் ஐரோப்பாவில் சில இடங்களிலுள்ள மக்களைப் பாதித்தது.
இந்நோயானது இன்ஃபுளுயன்சா வைரஸ் H5N1 நுண்ணுயிரியால் ஏற்படுகின்றது. இந்நோய்க் கிருமியின் அடைகாக்கும் காலம் 2 முதல் 7 நாள்கள் ஆகும். பாதிக்கப்பட்ட பறவைகள் அல்லது அவற்றின் வாய், கண்கள், கோழை மற்றும் மூக்கிலிருந்து வரும் சளி அல்லது எச்சங்கள் ஆகியவற்றால் மாசடைந்தபகுதிகளுடன் தொடர்புகொண்டநபர்கள் மூலம் இந்நோய் பரவுகின்றது. காய்ச்சல், இருமல், தொண்டைவலி, வழிந்தோடும் மூக்குச்சளி, தசைநார்கள் மற்றும் உடலில் வலி, களைப்பு, தலைவலி, கண்கள் சிவப்பு நிறமாகுதல் (விழிவெண்படல அழற்சி) மற்றும் சுவாசிக்க சிரமப்படுதல் போன்றவை இந்நோயின் அறிகுறிகள் ஆகும்.
நோயினைத்தடுத்தலும் தவிர்த்தலும்:
- பாதிக்கப்பட்ட பறவைகளை திறந்த வெளியில் வைத்து விற்பனை செய்வதைத் தவிர்த்தல்.
- பாதிக்கப்பட்ட பறவைகளோடு தொடர்பு கொள்வதையும், (அதாவது அவற்றைகையால் பிடிப்பது, கொஞ்சி விளையாடுவது) கையாள்வதையும், பாதிக்கப்பட்ட பறவைகளை உண்பதையும் தவிர்த்தல் வேண்டும்.
- சரியான முறையில் கழுவி, சமையல் செய்து சாப்பிடுதல்.
பாலியல் பரவுதல் நோய்கள்:
சில நோய்க்கிருமிகள் ஒரு கூட்டாளரிடமிருந்து இன்னொருவருக்கு பாலியல் தொடர்பு மூலம் பரவுகின்றன, சாதாரண உடல் தொடர்பு மூலம் அல்ல. எய்ட்ஸ், கோனோரியா, பிறப்புறுப்பு மருக்கள், பிறப்புறுப்பு ஹெர்பெஸ் மற்றும் சிபிலிஸ் ஆகியவை பாலியல் ரீதியாக பரவும் சில நோய்கள்.
- AIDS
மனித நோயெதிர்ப்பு குறைபாடுள்ள வைரஸ் (எச்.ஐ.வி) எனப்படும் ரெட்ரோவைரஸ் (RNA வைரஸ்) மூலம் பெறப்பட்ட நோயெதிர்ப்பு குறைபாடு நோய்க்குறி (AIDS) ஏற்படுகிறது. வைரஸ் வெள்ளை இரத்த அணுக்கள் அல்லது லிம்போசைட்டுகளைத் தாக்குகிறது மற்றும் உடலின் நோய் எதிர்ப்பு சக்தி அல்லது தற்காப்பு பொறிமுறையை பலவீனப்படுத்துகிறது.
இது பாலியல் தொடர்பு (பாதிக்கப்பட்ட நபரிடமிருந்து ஆரோக்கியமான நபருக்கு), இரத்த தொடர்பு (திரையிடப்படாத இரத்தத்தை மாற்றுதல்), அறுவை சிகிச்சை உபகரணங்கள் (உபயோகப்படுத்தப்பட்ட ஊசிகள் மற்றும் சிரிஞ்ச்கள்), தாய்-கரு பரவுதல் (பாதிக்கப்பட்ட தாயிடமிருந்து கரு வரை) மூலம் பரவுகிறது.
எடை இழப்பு, நீடித்த காய்ச்சல், இரவில் வியர்த்தல், நாள்பட்ட வயிற்றுப்போக்கு ஆகியவை முக்கியமான அறிகுறிகளில் சில.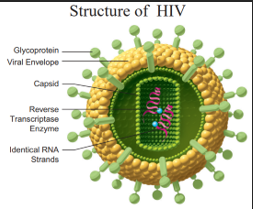
தடுப்பு மற்றும் கட்டுப்பாடு:
- தூக்கி எறியக்கூடிய ஊசிகளைப் பயன்படுத்தப்பட வேண்டும்.
- பாதுகாப்பான பாலியல் தொடர்பு.
- இரத்தமாற்றத்திற்கு முன் இரத்தத்தை பரிசோதித்தல்.
- ஷேவிங் பிளேடுகள்/ரேஸர்களைப் பகிர்வதைத் தவிர்க்கவும்.
- எய்ட்ஸ் பரவுதல் குறித்து மக்களுக்கு விழிப்புணர்வு ஏற்படுத்த வேண்டும்.
- ஹெபடைடிஸ் -பி அல்லது சீரம் ஹெபடைடிஸ்
இது ஹெபடைடிஸ்-பி வைரஸ் (HBV) தொற்று காரணமாக ஏற்படுகிறது. வைரஸ் கல்லீரல் செல்களை சேதப்படுத்துகிறது, இது கடுமையான வீக்கம் மற்றும் கல்லீரல் இழைநார் வளர்ச்சியை ஏற்படுத்துகிறது. இது பாதிக்கப்பட்ட தாயிடமிருந்து அவர்களின் குழந்தைகளுக்கு அல்லது பாலியல் தொடர்பு மூலம் பரவுகிறது. இது பாதிக்கப்பட்ட நபரின் உமிழ்நீர், வியர்வை, கண்ணீர், தாய்பால் மற்றும் இரத்தம் போன்ற சுரப்புகளாலும் பரவுகிறது.
காய்ச்சல், பசியின்மை, குமட்டல் வாந்தி, கண்கள் மற்றும் தோலில் மஞ்சள் நிறம், வெளிர் நிற மலம், தோல் அரிப்பு, தலைவலி மற்றும் மூட்டு வலி ஆகியவை கவனிக்கப்பட்ட அறிகுறிகளாகும்.
தடுப்பு மற்றும் கட்டுப்பாடு:
- இரத்த தானம் செய்வதற்கு முன் இரத்த தானம் செய்பவர்களை பரிசோதித்தால் பரவுவதை தடுக்கலாம்.
- தூக்கி எறியக்கூடிய ஊசிகளைப் பயன்படுத்தப்பட வேண்டும்.
- பாதுகாப்பான பாலியல் தொடர்பு.
- ரேசர்களைப் பகிர்வது தவிர்க்கப்பட வேண்டும்.
- ஹெபடைடிஸ் B தடுப்பூசி HBV க்கு எதிராக சிறந்த பாதுகாப்பை வழங்குகிறது. தடுப்பூசி பாதுகாப்பானது மற்றும் மிகவும் பயனுள்ளது.
நோய் பரப்பும் காரணிகள் | நோய் | நோய்பரப்பும் நுண்ணுயிரி | நோய்பரவும் முறை | பாதிக்கப்படும் / திசுக்கள் உறுப்புகள் | அறிகுறிகள் |
பாக்டீரியா | கொனேரியா | நீயஸ்செரியா கொனேரியா | நேரடி பாலியல் தொடர்பு | சிறு நீர்புறவழிக்குழாய் பாதிப்பு | பாலுறுப்பு வழியாக திரவம் வெளியேறுதல், சிறுநீர்கழிக்கும்போது வலி |
சிஃபிலிஸ் | ட்ரெப்போநிமாப -ல்லிடம் | நேரடி பாலியல் தொடர்பு | பிறப்பு உறுப்பின் தோல் மற்றும் முகோசாபகுதியில் தேய்மானம் | பிறப்புறுப்பில் புண், தோலில் வீக்கம் | |
வைரஸ் | பிறப்புறுப்பில் கொப்பளம் (அக்கி) | ஹெர்பஸ்சிம்ப்ளெக்ஸ்வைரஸ் | பாலுறவு மூலம், பிறப்புறுப்பில் இருந்து வரும் கொழகொழப் -பான சவ்வின் வழியாக | தனித்தனியே ஆண்மற்றும் பெண்களின் பிறப்புறுப்புகள் | வாய், உதடு, முகம், பிறப்புறுப்பு, ஆகியவற்றில் வலியுடைய கொப்புளங்கள் |
பிறப்புறுப்பில் கொப்பளம் (அக்கி) | மனிதபாப்பிலோமாவைரஸ் | பாலியல் உறவு மூலம் (தோலிலிருந்து தோலுக்கு) | தனித்தனியே ஆண்மற்றும் பெண்களின் பிறப்புறுப்புகள் | பெண்பிறப்புறுப்பின் வழி வெளியேற்றம், அரிப்பு, இரத்தப்போக்கு மற்றும் எரிச்சல் உணர்வு. |
நோய்த்தடுப்பு மருந்து:
நோய்த்தடுப்பு என்பது ஆன்டிஜென்கள் அல்லது ஆன்டிபாடிகளின் நிர்வாகத்தின் மூலம் நோய்த்தொற்றுகளுக்கு எதிர்ப்பை உருவாக்கும் ஒரு செயல்முறையாகும். நோய்களைத் தடுக்க தடுப்பூசிகளை உடலில் செலுத்துவது தடுப்பூசி என்று அழைக்கப்படுகிறது.
நோய்த்தொற்றின் பரவலைக் கட்டுப்படுத்துவதற்கான ஒரு சிறந்த வழி புரவலன் பாதுகாப்பை வலுப்படுத்துவதாகும். நவீன மருத்துவத்தின் செலவு குறைந்த ஆயுதங்களில் ஒன்றான தடுப்பூசி மூலம் இது நிறைவேற்றப்படுகிறது.
ஒரு சமூகத்தின் பெரும் பகுதியினர் ஒரு நோய்க்கு எதிராக நோய்த்தடுப்பு மருந்து பெற்றால், அந்த நோய் பரவாமல் இருப்பதால், சமூகத்தில் உள்ள மற்ற மக்கள் பயனடைகிறார்கள்.
தடுப்பூசி மருந்துகளும் வகைகளும்:
தடுப்பூசி மருந்துகள் என்பவை உயிருள்ள அல்லது கொல்லப்பட்ட நுண்ணுயிரிகளிடமிருந்தோ அல்லது அவற்றின் விளைபொருள்களின் உதவியுடனோ நோயினைத் தடுக்கவும் அல்லது சிகிச்சைஅளிக்கவும் உருவாக்கப்படும் பொருள்களாகும். இந்த தடுப்பூசி மருந்துகள் இரண்டு வகைப்படும்.
- உயிருள்ள தடுப்பூசி மருந்துகள்
இவை உயிர்வாழும் உயிரிகளிலிருந்து தயாரிக்கப்படுகின்றன. இவ்வுயிரிகளின் நோய் பரப்பும் தன்மையானது வலுவிழக்கச் செய்யப்பட்டு இம்மருந்துகள் கொடுக்கப்படுகின்றன. எ.கா. பிசிஜி தடுப்பூசி, வாய்வழி போலியோ சொட்டு மருந்து.
- கொல்லப்பட்டதடுப்பூசி மருந்துகள்
வெப்பத்தினாலோ அல்லது வேதிப்பொருள்களாலோ நுண்ணுயிரிகளானவை (பாக்டீரியாஅல்லது வைரஸ்) கொல்லப்படுகின்றன. இவற்றின் மூலம் உருவாக்கப்படும் மருந்துகள் கொல்லப்பட்ட அல்லது செயலிழக்கப்பட்டதடுப்பூசி மருந்துகள் என அழைக்கப்படுகின்றன.
இவைகளுக்கு ஒரு முதன்மையான ஊட்டமும் (dose) மற்றும் அதைத் தொடர்ந்து அடுத்தடுத்த வலுவூட்டும் ஊட்டமும் வழங்கப்பட வேண்டும். எ.கா: டைபாய்டு தடுப்பூசி, காலராதடுப்பூசி, கக்குவான் தடுப்பூசி.
பூஞ்சை நோய்கள்:
டெர்மட்டோமைகோசிஸ் என்பது டிரைகோபைட்டான், மைக்ரோஸ்போரம் மற்றும் எபிடெர்மோபைட்டன் ஆகிய பூஞ்சை பேரினங்களால் ஏற்படும் தோல் தொற்றாகும்.
படர் தாமரை என்பது மனிதர்களுக்கு தொற்றக்கூடிய சாதாரண நோயாகும். தோல், நகங்கள் மற்றும் தலைப்பகுதியில் காணப்படும் வறண்ட தோல், செதில் போன்ற புண்கள் இந்நோயின் முக்கிய அறிகுறிகளாகும். தொடைஇடுக்குகள் மற்றும் கால்விரலிடைப் பகுதிகளின் தோல் மடிப்புகளில் உள்ள வெப்பம் மற்றும் ஈரப்பதம் இப்பூஞ்சைகள் வளர உதவுகின்றன. பாதங்களில் ஏற்படும் படர் தாமரையான சேற்றுப்புண் (Athlete’s foot) டினியா பெடிஸ் (Tinea pedis) எனும் பூஞ்சையால் ஏற்படுகிறது. படர்தாமரையானது பொதுவாக மண்ணிலிருந்தும் அல்லது நோய்த்தொற்றிய நபர்கள் பயன்படுத்திய ஆடைகள், துண்டுகள் மற்றும் சீப்பு ஆகியவற்றின் வழியாகவும் பரவுகின்றது.
புழுவின நோய்கள்:
அஸ்காரிஸ்
அஸ்காரிஸ் என்பது ஒற்றை விருந்தோம்பியை கொண்ட ஒட்டுண்ணி ஆகும். இதில் பால்வழி வேறுபாட்டுத்தன்மை காணப்படுகிறது. குடலில் அக ஒட்டுண்ணிகளாக வாழும் அஸ்காரிஸ் லும்பிரிகாய்ட்ஸ் புழுக்களால் உருளைப்புழு நோய் உண்டாகிறது. இவை பொதுவாக உருளைப்புழுக்கள் (Round worm) என்றழைக்கப்படுகின்றன. இந்நோயானது கெட்டுப்போன உணவு மற்றும் நீரின் வழியாக வரும் வளர்கருக்களை உட்கொள்வதன் மூலம் பரவுகின்றது. குழந்தைகள் அசுத்தமான மண்ணில் விளையாடும் பொழுது முட்டைகள் கையிலிருந்து வாய்க்குள் செல்ல வாய்ப்பிருக்கிறது. வயிற்று வலி, வாந்தி, தலைவலி, இரத்த சோகை, எரிச்சல் மற்றும் வயிற்றுப்போக்கு ஆகியவை இந்நோயின் அறிகுறிகளாகும். குழந்தைகளுக்கு ஏற்படும் அதிகப்படியான தொற்றினால் ஊட்டச்சத்து குறைபாடு, கடுமையான வயிற்று வலி மற்றும் குறை வளர்ச்சி ஆகியவை ஏற்படுகின்றன. மேலும் இது குடலழற்சி (enteritis), கல்லீரல் அழற்சி (Hepatitis) மற்றும் மூச்சுக்குழலழற்சி ஆகியவற்றையும் ஏற்படுத்துகிறது.
யானைக்கால் புழு
யானைக்கால் புழு (Filarial worm) என்று பொதுவாக அழைக்கப்படும் உச்சரீரியா பான்கிராஃப்டி (Wuchereria bancrofti) எனும் ஒட்டுண்ணியால் யானைக்கால் நோய் உண்டாகிறது. மனிதர்களின் நிணநீர் நாளங்கள் மற்றும் நிணநீர் முடிச்சுகளில் இவை காணப்படுகின்றன. பாலின வேறுபாடு (Dimorphic), குட்டியீனும் தன்மை.
வாழ்க்கை முறை மாற்றங்கள் காரணமாக ஏற்படும் நோய்கள் மற்றும் கோளாறுகள்:
நமது முறையற்ற வாழ்க்கை முறை, மன அழுத்தம் மற்றும் மன உளைச்சல் போன்ற காரணங்களால் நமது சமூகத்தில் நோய்கள் பரவுகின்றன. இந்த நோய்கள் தொற்றாதவை மற்றும் குறிப்பிட்ட அறிகுறிகளால் பாதிக்கப்பட்ட நபரை பாதிக்கின்றன. இது உடல் திசு அல்லது உறுப்பின் குறைபாடு, ஒரு நபரின் இயல்பான வாழ்க்கையை மாற்றியமைக்க வேண்டிய வளர்சிதை மாற்ற செயல்பாட்டில் தொந்தரவுகள்.
டயாபடீஸ் மெல்லிடஸ் (நீரிழிவு நோய்):
டயாபடீஸ் மெல்லிடஸ் ஒரு நாள்பட்ட வளர்சிதை மாற்றக் கோளாறாகும். (கிரேக்கத்தில் டயாபடீஸ் – ஓடுகின்ற: மெல்லிடஸ் – இனிப்பு எனப் பொருள்படும்).
இன்சுலின் சுரப்பியின் பற்றாக்குறையான, குறைபாடான இன்சுலின் செ யல்பாடு அல்லது இன்சுலின் சுரக்காமை போன்றவற்றால் அதிகரிக்கும் இரத்த குளுக்கோஸ் அளவு இதன் பண்பாகும். இது பொதுவாக அதிக அளவில் காணப்படும் கணையக் குறைபாடாகும். வகை- 1 மற்றும் வகை-2 நீரிழிவு நோய்த்தாக்கம் உலக அளவில் அதிகரித்து வருகிறது.
வகை-1 இன்சுலின் சார்ந்த நீரிழிவு நோய் (IDDM):
நீரிழிவு நோயாளிகளில் 10%-லிருந்து 20% IDDM (Insulin Dependent Diabetes Mellitus) வகையைச் சார்ந்தவர்களாவர். இது குழந்தைகள் மற்றும் இளம் வயதினரிடையே ஏற்படுகிறது. இது திடீரெனத் தோன்றும், உயிருக்கு ஆபத்தானது. இது கணையத்தில் உள்ள பீட்டா செல்க ள் அழிவதன் காரணமாக ஏற்படுகிறது. இதனால் வழக்கத்திற்கு மாறாக, போதுமான அளவு இன்சுலின் சுரக்காமல் இரத்தத்தில் குளுக்கோஸின் அளவு அதிகரிக்கிறது (ஹைபர்கிளைசீமியா).
காரணங்கள்: மரபணு மரபுவழி மற்றும் சுற்றுச்சூழல் காரணிகள் (வைரஸ் காரணமாக தொற்றுகள், கடுமையான மன அழுத்தம்) ஆகியவை இவ்வகையான நீரிழிவு நோய்க்கு காரணமாகின்றன.
வகை-2 இன்சுலின் சாராத நீரிழிவு நோய் (NIDDM):
வயதானோரின் நீரிழிவு நோய் என்று அழைக்கப்ப டும். இது (NIDDM – Non Insulin Dependent Diabetes Mellitus) 80%-லிருந்து 90% நீரிழிவு நோயாளிகளில் காணப்ப டுகிறது. இது மெதுவாகவும், மிதமாகவும் உருவாகி அதிக நிலைப்புத் தன்மை பெறுகிறது. கணையத்தால் சுரக்கப்ப டுகின்ற இன்சுலினின் அளவு போதுமானதாக உள்ளது. ஆனால் அதன் செயல்பாடு குறைபாடு உள்ளதாகக் காணப்ப டுகிறது. இன்சுலினின் இலக்கு செல்கள் அதற்கு பதில்வினை புரிவதில்லை. இது செல்களுக்குள் குளுக்கோஸ் செல்வதை அனுமதிப்பதில்லை.
காரணங்கள்: இதற்கான காரணங்கள் பல காரணிகளைக் கொண்டது. வயது அதிகரித்தல் (நடுத்தர மற்றும் வயதானவர்களை பாதிக்கும்), உடல் பருமன், உடல் உழைப்பில்லாத வாழ்க்கை முறை, அளவுக்கதிகமாக உண்ணுதல், உடல் செயல்பாடுகள் இல்லாமை போன்ற காரணிகள் இதற்கு காரணமாய் அமைகின்றன.
அறிகுறிகள்:
- இரத்தத்தில் குளுக்கோ ஸின் அளவு அதிகரித்தல் (ஹைபர்கிளைசீமியா).
- அதிகளவு சிறுநீர் வெளியேறுதல் (பாலியூரியா) அதனால் ஏற்படும் நீர் இழப்பு.
- நீரிழப்பினால் ஏற்படும் தாகம் (பாலிடிப்சியா) மற்றும் அதனைத் தொடர்ந்து அதிகளவு நீர் பருகுதல்.
- அதிகப்படியான குளுக்கோஸ் சிறுநீரில் வெளியேற்றப்ப டுதல் (கிளைகோசூரியா)
- அதிகப்படியான குளுக்கோஸ் சிறுநீரில் வெளியேறுவதன் காரணமாக ஏற்படும் அதிகப்ப டியான பசி (பாலிபேஜியா).
- சோர்வு மற்றும் எடை இழப்பு.
வகை-1 மற்றும் வகை-2 நீரிழிவின் வேறுபாடுகள்:
காரணிகள் | வகை-1 இன்சுலின் சார்ந்த டயாபடீஸ் மெல்லிடஸ் (IDDM) | வகை-2 இன்சுலின் சாராத டயாபடீஸ் மெல்லிடஸ் (NIDDM) |
நோயின் தாக்கம் | 10 – 20% | 80 – 90% |
தொடங்கும் பருவம் | இளம்பருவத்தில் தொடங்குகிறது. (20 வயதுக்கு குறைவானோர்) | வயதானோரில் காணப்படுகிறது. (30 வயதிற்கு மேற்பட்டோர்) |
உடல் எடை | சாதாரணமான உடல் எடை அல்லது எடை குறைதல் | உடல்பருமன் |
குறைபாடு | பீட்டா செல்கள் அழிவதால் இன்சுலின் பற்றாக்குறை ஏற்படுகிறது. | இலக்கு செல்கள் இன்சுலினுக்கு பதில் வினை புரியாமலிருப்பது. |
சிகிச்சை | இன்சுலினை எடுத்துக் கொள்ளுதல் அவசியமாகிறது. | உணவு, உடற்பயிற்சி மற்றும் மருந்துகளால் கட்டுப்படுத்தப்படுகிறது. |
நீரிழிவு தடுப்பு மற்றும் கட்டுப்பாடு:
நீரிழிவின் மேலாண்மையானது அதன் வகை மற்றும் தீவிரத்தைப் பொறுத்து மாறுபடும். உணவுக் கட்டுப்பாடு, குறை இரத்த சர்க்கரைக்கான மருந்துகள், இன்சுலினுக்கான ஊசிகள் மற்றும் உடற்பயிற்சி ஆகிய மேலாண்மை முறைகள் மூலம் இரத்த குளுக்கோஸின்அளவை சீராகப் பராமரிப்பதே நீரிழிவு மேலாண்மையின் ஒட்டு மொத்த குறிக்கோளாகும்.
உணவுக் கட்டுப்பாட்டு மேலாண்மை:
குறைவான கார்போஹைட்ரேட் மற்றும் நார்ச்சத்து மிக்க உணவுகள் மிகவும் பொருத்தமானவை. கார்போஹைட்ரேட்டுகள் ஸ்டார்ச் மற்றும் சிக்கலான சர்க்கரை வடிவத்தில் எடுத்துக் கொள்ளப்ப ட வேண்டும். சுத்திகரிக்கப்ப ட்ட சர்க்கரை (சுக்ரோஸ், குளுக்கோஸ்) எடுத்துக் கொள்ளுதல் தவிர்க்கப்பட வேண்டும். நாள்தோறும் முழு தானியங்கள், சிறு தானியங்கள் (சோளம், கம்பு, கேழ்வரகு) கீரை வகைகள், கோதுமை மற்றும் தீட்டப்படாத அரிசி போன்றவற்றை உள்ளடக்கியதாக உணவு முறை அமைய வேண்டும்.
மொத்த கலோரி மதிப்பில் 50 – 55% அளவு கார்போஹைட்ரேட் மூலம் பராமரிக்கப்ப ட வேண்டும். அத்தியாவசியமான அமினோ அமிலங்களைப் பெற 10 – 15% புரதம் கொண்ட உணவை எடுத்துக் கொள்ள வேண்டும். மொத்த கலோரியில் 15 – 25% கொழுப்பைக் கொண்டிருக்க வேண்டும். நிறைவுற்ற கொழுப்பினை குறைவாக எடுத்துக் கொள்ள வேண்டும். நிறைவுறாத பல்கொழுப்பு அமிலங்கள் அதிகமாக எடுத்துக் கொள்ளப்பட வேண்டும்.
இன்சுலின் மூலம் மேலாண்மை செய்தல்:
இரத்தத்தில் குளுக்கோஸின் அளவைப் பராமரிப்பதில் வணிக ரீதியில் தயாரிக்கப்ப டும் (குறுகிய மற்றும் நீண்ட நாள்கள் செயல்படும்) இன்சுலின்களும் உதவுகின்றன.
உடல் செயல்பாடு:
நீரிழிவு நோயைக் கட்டுப்படுத்துவதில் உடற்பயிற்சி முக்கியப் பங்கு வகிக்கிறது. மேலும் இது தசைகளுக்கு வலுவூட்டி, அவற்றை விறைப்புத் தன்மையுடன் பராமரிக்கிறது.
கல்வி மற்றும் விழிப்புணர்வு:
நீரிழிவு நோயால் பாதிக்கப்ப ட்டவர்கள், நோயின் தன்மை, இரத்த சர்க்கரை கட்டுப்பாட் டில் இல்லாதபோது நோயின் தீவிரம் மற்றும் அதனால் ஏற்படும் நீண்ட கால சிக்கலுக்கான வாய்ப்புகள் ஆகியவற்றைப் பற்றிய கல்வியறிவைப் பெற வேண்டும். உணவு, உடற்பயிற்சி மற்றும் மருந்துகள் தொடர்பான அறிவுரைகள் விளக்கப்ப ட வேண்டும்.
உடல்பருமன்:
அதிகப்படியான கொழுப்பு சேர்வதால் உடலின் எடை அசாதாரணமாக அதிகரிப்பது உடல் பருமன் எனப்ப டும். உடல் பருமன் என்பது சமுதாயம், நடத்தை, உளவியல், வளர்சிதை மாற்றம் மற்றும் செல் காரணிகளின் தாக்கத்தினால் உருவாகும் ஒரு சிக்கலான நாள்பட்ட பல்நோக்கு நோயாகும்.
செலவழிக்கும் அளவை விட உட்கொள்ளும் உணவின் கலோரி அளவு அதிகரிக்கும்போது உடல்பருமன் உண்டாகிறது. ஒருவரது வயது மற்றும் உயரத்திற்கேற்றஎடைசராசரி நிலையான எடையை விட அதிகரிக்கும்போது உடல் பருமன் மற்றும் எடை அதிகரித்தல் காணப்படும். உடலின் கொழுப்பு அளவு மற்றும் நலம் சார்ந்த ஆபத்தினை உடற்பருமக் குறியீட்டைக் (BMI) கொண்டு அளவிடலாம்.
BMI = எடை (கிகி) / உயரம் (மீ2)
காரணங்கள் மற்றும் ஆபத்து காரணிகள்:
மரபியல் காரணிகள், உடல் உழைப்பின்மை, உணவுப் பழக்க வழக்கங்கள் (அளவுக்கதிகமாக உண்ணுதல்) மற்றும் நாளமில்லா சுரப்பிக் காரணிகள் போன்றவற்றால் உடல் பருமன் உண்டாகிறது. உயர் இரத்த அழுத்தம், நீரிழிவு நோய், பித்தப்பை நோய்கள், கரோனரி இதய நோய் மற்றும் கீல்வாதம் (மூட்டு வீக்கம் – ஆர்த்ரைடிஸ்) போன்றவை உடல்பருமன் அதிகரிப்பால் ஏற்படும் ஆபத்தான நேரடி விளைவுகளாகும்.
உடற்பருமன் தடுப்பு மற்றும் கட்டுப்பாட்டு முறைகள்:
உணவுக் கட்டுப்பாட்டு மேலாண்மை:
குறைந்த கலோரி, இயல்பான புரதம், வைட்டமின்கள், கனிமங்கள், கட்டுப்ப டுத்தப்பட்ட கார்போஹைட்ரேட், கொழுப்பு, அதிக நார்ச்சத்து மிக்க உணவுகள் போன்றவைஉடல் எடை அதிகரிப்பதைத் தடுப்பவைகளாகும். எடை குறைப்பில் கலோரி கட்டுப்பா டு பாதுகாப்பானதும், மிகவும் பயனுள்ளதும் ஆகும்.
உடற்பயிற்சிகள்:
மிதமான உடற்பயிற்சியுடன் கூடிய குறைந்த கலோரி உணவு, உடல் எடையைக் குறைப்பதில் திறன் மிக்கதாக விளங்குகிறது. மன அழுத்தம் காரணமாக அதிகப்ப டியான உணவு உட்கொள்ளுதலை தியானம், யோகா மற்றும் உடல் உழைப்பின் மூலம் குறைக்க முடியும்.
இதய நோய்கள்:
இதய நோய்கள், இதயம் மற்றும் இரத்த நாளங்களுடன் தொடர்பு கொண்டவை. பரவலாகக் காணப்படும் இதயக்குழல் நோய் (கரோ னரி இதய நோய் – CHD), இரத்த ந ாளங்களில் கொலஸ்டிரால் படிவதால் ஏற்படுகிறது.
கொழுப்பு படிதலானது, வழக்கமாக குழந்தைப் பருவத்திலிருந்து தொடங்கி பல ஆண்டுகள் நீடிப்பதன் காரணமாக இதய நோய் உண்டாகிறது. இவை மெல்லிய கொழுப்பு கீரல்கள் முதல் சிக்கலான நாரிழைத் தட்டுகளான, பிளேக் உருவாவது வரை இருக்கலாம். இது இதயத் தசைகளுக்கு இரத்தத்தை வழங்குகின்ற பெரிய மற்றும் நடுத்தர அளவுடைய தமனிகளைச் சுருங்கச் செய்வதன் மூலம், ஆர்த்ரோஸ்கிளிரோசிஸ் நோய்க்கு வழிவகுக்கிறது. மேலும் இது திடீரெனத் தோன்றும் இஸ்கிமியா (இதயத் தசைகளுக்கு குறைவான இரத்த ஓட்டம்) மற்றும் இதயத் தசை நசிவுறல் (இதயத் தசை திசுக்களின் இறப்பு) நோய்க்கு வழிவகுக்கிறது.
ஆபத்து காரணிகள்:
இதய நோய்க்கான முக்கிய காரணம் மற்றும் பங்களிப்புக் காரணிகளாக ஹைபர்கொலஸ்டீரோலீமியா (இரத்த கொழுப்பு அதிகரித்தல்) மற்றும் மிகை இரத்த அழுத்தம் (ஹைபர்டென்சன்) போன்றவை விளங்குகின்றன. இதற்கு சிகிச்சை மேற்கொள்ளாவிடில், மூளை மற்றும் சிறுநீரகங்களில் கடுமையான பாதிப்பை உண்டாக்கி இறப்பை ஏற்படுத்தலாம்.
காரணங்கள்:
பாரம்பரியம் (குடும்ப வரலாறு), அதிகளவு நிறைவுற்ற கொழுப்பு மற்றும் கொலஸ்ட்ராலைக் கொண்ட உணவு, உடற்பருமன், வயது அதிகரித்தல், புகை பிடித்தல், உணர்ச்சிவசப்ப டுதலால் ஏற்படும் மனஅழுத்தம், இயக்கமில்லாத வாழ்க்கை முறை, அதிகளவு ஆல்கஹாலை உட்கொள்ளுதல் மற்றும் உடல் உழைப்பின்மை போன்றவை இதய நோய்க்கான காரணங்களாகும்.
அறிகுறிகள்:
மூச்சுத் திணறல், தலைவலி, சோர்வு, தலை சுற்றல், நெஞ்சு வலி, கால் வீக்கம் மற்றும் இரைப்பை குடல் தொந்தரவுகள் போன்றவை இதய நோயின் அறிகுறிகளாகும்.
இதய நோய்கள் தடுப்பு மற்றும் கட்டுப்பாடு:
- உணவுக் கட்டுப்பாடு:
குறைவான கலோரி கொண்ட உணவினை உட்கொள்ளல், நிறைவுற்ற கொழுப்பு மற்றும் அதிக கொலஸ்ட்ரால் கொண்ட உணவு வகைகள், குறைவான கார்போஹைட்ரேட்டுகள் மற்றும் சாதாரண உப்பு ஆகியவற்றைக் குறைவாக உடகொள்ளுதல் போன்றவை நாம் உணவு முறையில் மேற்கொள்ள வேண்டிய மாற்றங்களாகும். அதிகளவு நிறைவுறாத பல்கொழுப்பு அமிலங்கள் (PUFA) கொண்ட உணவு அவசியமானதாகும். நார்ச்சத்து மிக்க உணவுகள், பழங்கள், காய்கறிகள், புரதம், கனிமங்கள் மற்றும் வைட்டமின்கள் அதிக அளவில் எடுத்துக் கொள்ளுதல் தேவையானதாகும்.
- உடல் செயல்பாடுகள்:
நாள்தோறும் உடற்பயிற்சி செய்தல், நடத்தல் மற்றும் யோகா போன்றவை உடல் எடையைப் பராமரிப்பதற்கு அத்தியாவசியமான ஒன்றானதாகும்.
- அடிமைப்படுத்தும் பொருள்களை தவிர்த்தல்
ஆல்கஹால் பருகுதல் மற்றும் புகைபிடித்தலை தவிர்க்க வேண்டும்.
புற்றுநோய்:
உலகளவில் ஆண்டு தோறும் 4 மில்லியன் மக்கள் புற்றுநோயின் காரணமாக இறக்கின்றனர். இந்தியாவில் ஒரு மில்லியனுக்கும் அதிகமானோர் புற்றுநோயின் பாதிப்பிற்கு உள்ளாகின்றனர். புற்றுநோய் என்ற சொல்லுக்கு இலத்தீன் மொழியில் ‘நண்டு’ என்று பொருள். புற்றுநோயைப் பற்றிய படிப்புக்கு “ஆன்காலஜி” (ஆன்கோ – கட்டி) என்று பெயர்.
கட்டுப்பா டற்ற, அபரிமிதமான செல் பிரிதல் புற்றுநோயாகும். இது அருகிலுள்ள திசுக்களுக்குள் ஊடுருவி, கட்டிகள் அல்லது நியோபிளாசத்தை (புதிய வளர்ச்சி) உருவாக்கி திசுக்களை அழிக்கிறது. இது வேறுபட்ட செல்களின் தொகுப்பாகும். இது இயல்பான செல் பிரிதலை மேற்கொள்வதில்லை.
புற்று செல்கள் உடலின் தொலைவிலுள்ள பாகங்களுக்கும் இடம் பெயர்ந்து புதிய திசுக்களை அழிக்கின்றன. இந்நிகழ்வு மெட்டாஸ்டாசிஸ் என்று அழைக்கப்ப டுகிறது. மெட்டாஸ்டாசிஸ்ஸினால் அடிக்கடி பாதிப்புக்கு உள்ளாகும் உறுப்புகள் நுரையீரல், எலும்புகள், கல்லீரல், தோல் மற்றும் மூளை ஆகும்.
புற்றுநோயின் வகைகள்:
- கார்சினோமா: எபிதீலியல் மற்றும் சுரப்பிகளின் திசுக்களில் உருவாகிறது. இவ்வகைப் புற்றுநோய் தோல், நுரையீரல், வயிறு மற்றும் மூளை ஆகியவற்றில் ஏற்படலாம். சுமார் 85% புற்றுநோய்கள் இவ்வகையைச் சார்ந்தவை.
- சார்கோமா: இணைப்பு மற்றும் தசைத் திசுக்களில் உருவாகும் புற்றுநோய் இவ்வகையைச் சார்ந்தது. இவ்வகைப் புற்றுநோய் எலும்பு, குருத்தெலும்பு, தசை நாண்கள், அடிப்போஸ் திசு மற்றும் தசைகள் ஆகியவற்றில் ஏற்படலாம். புற்றுநோயில் 1% இவ்வகையைச் சேர்ந்தவை.
- லியூக்கேமியா: எலும்பு மஜ்ஜை மற்றும் நிணநீர் முடிச்சுகளில் இரத்த வெள்ளை அணுக்களின் எண்ணிக்கைஅதிகரிப்பது இதன்பண்பாகும். இது இரத்தப் புற்றுநோய் என்று அழைக்கப்படுகிறது. பொதுவாகக் காணப்படும் இவ்வகைப் புற்றுநோய் 15 வயதுக்கும் குறைவான குழந்தைகளில் பாதிப்பை ஏற்படுத்துகிறது.
புற்றுநோய்க் காரணிகள்:
- இயற்பியல் காரணிகள்
அதிகளவு புகைபிடித்தலினால் நுரையீரல், வாய்க்குழி, தொண்டை மற்றும் குரல்வளைப் புற்றுநோய் உண்டாகிறது. வெற்றிலை மற்றும் புகையிலை மெல்லுதல் வாய்ப் புற்றுநோயை ஏற்படுத்துகிறது. தோலின் மீது படும் அதிக சூரிய ஒளியினால் தோல் புற்றுநோய் ஏற்படலாம்.
- வேதியியல் காரணிகள்
புகையிலை, காஃபின், நிலக்கரி மற்றும் எண்ணெய் ஆகியவற்றை எரிப்ப தால் உருவாகும் பொருட்கள், பூச்சிக் கொல்லிகள், கல்நார், நிக்கல், சில சாயங்கள், செயற்கை இனிப்பூட்டிகள் போன்றவை புற்றுநோயைத் தூண்டுகின்றன.
- கதிரியக்கம்
அயனியாக்கும் கதிர்வீச்சுகளான எக்ஸ் – கதிர்கள், காமா கதிர்கள், கதிரியக்கப் பொருள்கள் மற்றும் அயனியாகாத கதிர்வீச்சுக்களான UV கதிர்கள் DNA-வை பாதிப்பிற்குள்ளாக்கி புற்றுநோய் உண்டாக வழிவகுக்கிறது.
- உயிரியல் காரணிகள்
புற்றுநோயை உண்டாக்கும் வைரஸ்கள் ஆன்கோஜெனிக் வைரஸ்கள் எனப்படும்.
புற்றுநோய் சிகிச்சை:
புற்றுநோய் சிகிச்சை கீழ்க்கண்ட வழிமுறைகளை உள்ளடக்கியது:
அறுவை சிகிச்சை
புற்றுக்கட்டிகளை அறுவை சிகிச்சையின் மூலம் நீக்குவதால், இது அருகிலுள்ள செல்களுக்கு மேலும் பரவாமல் தடுக்கலாம்.
கதிரியக்க சிகிச்சை
சுற்றியுள்ள சாதாரண செல்களை பாதிக்காமல் புற்றுநோய் செல்களை மட்டுமே கதிர்வீச்சின் மூலம் அழிப்பது.
வேதிமருந்து சிகிச்சை (கீமோதெரபி)
இது எதிர்ப் புற்றுநோய் மருந்துகளை உள்ளடக்கியது. இது செல்பிரிதலைத் தடுப்ப தன் மூலம் புற்று செல்களை அழிக்கிறது.
தடைகாப்பு சிகிச்சை
உயிரியல் துலங்கல் மாற்றிகளான இண்டர்பெரான்கள் தடைகாப்பு மண்டலத்தைத் தூண்டுவதன் மூலம் கட்டிகளை அழிக்கின்றன.
புற்றுநோய் தடுப்பு வழிமுறைகள்
புற்றுநோய் தடுப்புத் திட்டங்கள், முதன்மை தடுப்பு மற்றும் ஆரம்பநிலையில் கண்டறிதல் ஆகியவற்றில் கவனம் செலுத்த வேண்டும்.
புகைபிடித்தலைத் தவிர்ப்பதால் நுரையீரல் புற்றுநோயைத் தடுக்கலாம். தொழிற்சாலைகளிலிருந்து வெளிப்ப டும் நச்சு நிறைந்த மாசுக் காரணிகளின் பாதிப்பிலிருந்து விடுபட பாதுகாப்பு நடவடிக்கைகளை மேற்கொள்ள வேண்டும். தோல் புற்றுநோயை தடுக்க அதிகப்ப டியான கதிர்வீச்சுக்கு உட்படுதலைத் தவிர்த்துக்கொள்ள வேண்டும்.
கோவிட்-19:
கோவிட்-19 என்பது SARS-CoV-2 எனப்படும் புதிய கொரோனா வைரஸால் ஏற்படும் நோயாகும். சீன மக்கள் குடியரசின் வுஹானில் ‘வைரல் நிமோனியா’ பாதிப்புகள் பற்றிய அறிக்கையைத் தொடர்ந்து, 31 டிசம்பர் 2019 அன்று WHO இந்த புதிய வைரஸைப் பற்றி முதலில் அறிந்தது.
தோற்றம்:
கடுமையான கடுமையான சுவாச நோய்க்குறி கொரோனா வைரஸ் 2 (SARS-CoV-2) என்பது ஒரு புதிய தீவிரமான கடுமையான சுவாச நோய்க்குறி கொரோனா வைரஸ் ஆகும். இது முதன்முதலில் வுஹானில் உள்ள கடுமையான சுவாச நோய்களின் தொகுப்புடன் தொடர்புடைய நிமோனியாவால் பாதிக்கப்பட்ட மூன்று நபர்களிடமிருந்து தனிமைப்படுத்தப்பட்டது. நாவல் SARS-CoV-2 வைரஸ் துகள்களின் அனைத்து கட்டமைப்பு அம்சங்களும் இயற்கையில் தொடர்புடைய கொரோனா வைரஸ்களில் நிகழ்கின்றன.
அறிகுறிகள்:
கோவிட்-19 இன் மிகவும் பொதுவான அறிகுறிகள்
- காய்ச்சல்
- வறட்டு இருமல்
- சோர்வு
குறைவான பொதுவான மற்றும் சில நோயாளிகளை பாதிக்கக்கூடிய பிற அறிகுறிகள் பின்வருமாறு:
- சுவை அல்லது வாசனை இழப்பு,
- மூக்கடைப்பு,
- கான்ஜுன்க்டிவிடிஸ் (சிவப்பு கண்கள் என்றும் அழைக்கப்படுகிறது)
- தொண்டை வலி,
- தலைவலி,
- தசை அல்லது மூட்டு வலி,
- பல்வேறு வகையான தோல் சொறி,
- குமட்டல் அல்லது வாந்தி,
- வயிற்றுப்போக்கு,
- குளிர் அல்லது மயக்கம்.
கடுமையான கோவிட்-19 நோயின் அறிகுறிகள் பின்வருமாறு:
- மூச்சு திணறல்,
- பசியிழப்பு,
- குழப்பம்,
- மார்பில் தொடர்ந்து வலி அல்லது அழுத்தம்,
- அதிக வெப்பநிலை (38 °Cக்கு மேல்).
பிற குறைவான பொதுவான அறிகுறிகள்:
- எரிச்சல்,
- குழப்பம்,
- உணர்வு குறைதல் (சில நேரங்களில் வலிப்புத்தாக்கங்களுடன் தொடர்புடையது),
- கவலை,
- மனச்சோர்வு,
- தூக்கக் கோளாறுகள்,
- பக்கவாதம், மூளை வீக்கம், மயக்கம் மற்றும் நரம்பு சேதம் போன்ற மிகவும் கடுமையான மற்றும் அரிதான நரம்பியல் சிக்கல்கள்.
கோவிட்-19 சோதனைகளின் வகைகள்:
வைரஸ் சோதனைகள் (RT-PCR)
உங்கள் மூக்கு அல்லது வாயில் இருந்து வரும் மாதிரிகளைப் பயன்படுத்தி, கோவிட்-19-ஐ உண்டாக்கும் SARS-CoV-2 என்ற வைரஸால் நீங்கள் பாதிக்கப்பட்டுள்ளீர்களா என்பதை வைரஸ் சோதனை உங்களுக்குச் சொல்கிறது. இரண்டு வகையான வைரஸ் சோதனைகள் உள்ளன: விரைவான சோதனைகள் மற்றும் ஆய்வக சோதனைகள். கோவிட்-19 சோதனையானது, தடுப்பூசி, முகமூடி மற்றும் உடல் ரீதியான இடைவெளி ஆகியவற்றுடன், கோவிட்-19 பரவுவதற்கான வாய்ப்புகளைக் குறைப்பதன் மூலம் உங்களையும் மற்றவர்களையும் பாதுகாக்கும் பல இடர்- குறைப்பு நடவடிக்கைகளில் ஒன்றாகும்.
ரேபிட் பாயிண்ட்-ஆஃப்-கேர் சோதனைகள், சோதனை செய்யப்படும் நபரைத் தவிர வேறு ஒருவரால் செய்யப்படும் அல்லது விளக்கப்படும் சோதனை, சில நிமிடங்களில் செய்யப்படலாம் மற்றும் ஆன்டிஜென் சோதனைகள், சில NAATகள் மற்றும் பிற சோதனைகள் ஆகியவை அடங்கும்.
சுய-பரிசோதனைகள் வீட்டிலோ அல்லது எங்கிருந்தோ எடுக்கக்கூடிய விரைவான சோதனைகள், பயன்படுத்த எளிதானது மற்றும் விரைவான முடிவுகளைத் தருகின்றன.
ஆய்வகச் சோதனைகள் முடிவடைய சில நாட்கள் ஆகலாம் மற்றும் RT-PCR மற்றும் பிற வகை NAATகள் அடங்கும்.
நிகழ்நேர RT-PCR:
நிகழ்நேர RT-PCR (ரிவர்ஸ் டிரான்ஸ்கிரிப்ஷன் பாலிமரேஸ் செயின் ரியாக்ஷன்) என்பது ஒரு மாதிரியில் குறிப்பிட்ட மரபணு பொருட்கள் இருப்பதைக் கண்டறியப் பயன்படுத்தப்படும் உணர்திறன் மற்றும் வேகமான சோதனை ஆகும். இந்த மரபணுப் பொருள் மனிதர்கள், பாக்டீரியாக்கள் மற்றும் SARS-CoV-2 போன்ற வைரஸ்களுக்குக் குறிப்பிட்டதாக இருக்கலாம்.
நிகழ்நேர RT-PCR இன் அடித்தளம் பாலிமரேஸ் சங்கிலி எதிர்வினையிலிருந்து (PCR) பெறப்பட்டது; 1980களில் நோபல் பரிசு பெற்ற கேரி பி. முல்லிஸ் என்பவரால் உருவாக்கப்பட்ட ஒரு ஆய்வக நுட்பம், குறிப்பிட்ட டிஎன்ஏ இலக்குகளை (1,2) பெருக்கவும் கண்டறியவும் ஆராய்ச்சியாளர்களை அனுமதிக்கிறது. டிஎன்ஏ இலக்குகள் பெருக்கப்படும்போது அவற்றை “நிகழ்நேர” காட்சிப்படுத்தல் மற்றும் அளவிடுதல் ஆகியவற்றை அனுமதிக்க இந்தத் தொழில்நுட்பம் பின்னர் மேம்படுத்தப்பட்டது. டிஎன்ஏவின் பெருக்கத்தைக் காட்சிப்படுத்த, நிகழ்நேர பிசிஆர், பெருக்கப்பட்ட டிஎன்ஏவின் அளவுக்கு விகிதத்தில் ஃப்ளோரோஜெனிக் ஆய்வின் ஃப்ளோரசன் செறிவு அதிகரிப்பைப் பயன்படுத்துகிறது. இந்த ஃப்ளோரசன்ஸின் தீவிரத்தை அளவிடுவதன் மூலம், மாதிரியின் உள்ளே இருக்கும் மரபணுப் பொருட்களின் அளவைக் கணக்கிடலாம். PCR இன் முக்கிய வரம்பு என்னவென்றால், அது DNA வார்ப்புருக்களை மட்டுமே கண்டறியும். எனவே, ஆர்என்ஏ மாதிரிகளில் நிகழ்நேர PCR ஐப் பயன்படுத்துவதற்கு (அதாவது SARS-CoV-2 இன் மரபணுப் பொருள்), RNAவை டிஎன்ஏ டெம்ப்ளேட்டுகளாக மாற்ற, ரிவர்ஸ் டிரான்ஸ்கிரிப்டேஸ் எனப்படும் ஒரு சிறப்பு நொதியை ஆராய்ச்சியாளர்கள் பயன்படுத்த வேண்டும், இது நிரப்பு DNA என்றும் அழைக்கப்படுகிறது. cDNA). ஒட்டுமொத்தமாக, இந்த அம்சங்கள் தொற்று நோய்களுக்கான கண்டறியும் சோதனையாக நிகழ்நேர RT-PCR இன் பல்துறை மற்றும் உணர்திறனுக்கு பங்களிக்கின்றன.
நிகழ்நேர RT-PCR எவ்வாறு வேலை செய்கிறது?
- மாதிரி சேகரிப்பு:
நோயறிதல் சோதனையைத் தொடங்க, பயிற்சி பெற்ற சுகாதாரப் பணியாளர் நோயாளியின் நாசோபார்னீஜியல் மாதிரிகளை சேகரிக்க ஒரு ஸ்வாப்பைப் பயன்படுத்துவார்.
- நாசோபார்னக்ஸ்:
வைரஸ் சாத்தியமானதாக இருக்க மாதிரி பின்னர் வைரஸ் போக்குவரத்து ஊடகம் கொண்ட ஒரு மலட்டு குழாயில் வைக்கப்படுகிறது.
- மாதிரி தயாரித்தல்:
மாதிரிகள் ஆய்வகத்திற்கு வந்தவுடன், ஆராய்ச்சியாளர்கள் மாதிரியிலிருந்து ஆர்என்ஏவைப் பிரித்தெடுக்க கிடைக்கக்கூடிய வணிக சுத்திகரிப்பு கருவிகளைப் பயன்படுத்துவார்கள். அடுத்து, “ஒரு-படி RT-PCR” என்றும் அறியப்படும், கண்டறியும் சோதனையை முடிக்கதேவையான அனைத்து பொருட்களையும் கொண்ட ஒரு எதிர்வினை கலவையில் RNA மாதிரி சேர்க்கப்படுகிறது. இந்தக் கலவையில் உள்ள பொருட்களில் டிஎன்ஏ பாலிமரேஸ், ரிவர்ஸ் டிரான்ஸ்கிரிப்டேஸ், டிஎன்ஏ கட்டுமானத் தொகுதிகள் மற்றும் SARS-CoV-2 ஐ அங்கீகரிக்கும் குறிப்பிட்ட ஃப்ளோரோஃபோர் ஆய்வுகள் மற்றும் ப்ரைமர்கள் ஆகியவை அடங்கும்.
- தலைகீழ் டிரான்ஸ்கிரிப்ஷன்:
முன்பு குறிப்பிட்டபடி, PCR டிஎன்ஏ டெம்ப்ளேட்களில் மட்டுமே வேலை செய்கிறது. இவ்வாறு, எதிர்வினை கலவையின் உள்ளே தலைகீழ் டிரான்ஸ்கிரிப்டேஸின் பங்கு, கொடுக்கப்பட்ட மாதிரியில் உள்ள அனைத்து ஆர்என்ஏவையும் சிடிஎன்ஏவாக மாற்றுவதாகும். இதில் மனித ஆர்என்ஏ, பாக்டீரியா ஆர்என்ஏ, மற்ற கொரோனா வைரஸ் ஆர்என்ஏ மற்றும் இருந்தால், SARS-CoV-2 இன் ஆர்என்ஏ ஆகியவை அடங்கும்.
படி 1 – டினாடரேஷன்/பிரித்தல்: தொடங்குவதற்கு, டிஎன்ஏ என்பது இரட்டை இழைகள் கொண்ட அமைப்பு என்பதை நினைவில் கொள்வது அவசியம். எனவே, அடுத்த கட்டமாக டிஎன்ஏ மூலக்கூறை தனி டிஎன்ஏ ஸ்டாண்டுகளாக பிரிக்க வேண்டும். டிஎன்ஏவை அதிக வெப்பநிலைக்கு (> 90°C) 10 நிமிடங்களுக்கு சூடாக்குவதன் மூலம் இது நிறைவேற்றப்படுகிறது.
படி 2 – ப்ரைமர் அனீலிங்: அடுத்து, டிஎன்ஏவின் குறுகிய துண்டுகளைச் சேர்ப்பது, ப்ரைமர்கள் எனப்படும். ப்ரைமர்கள் அதிக விவரக்குறிப்புடன் வடிவமைக்கப்பட்டுள்ளன மற்றும் SARS-CoV-2 RNA வைரஸின் cDNA க்குள் குறிப்பிட்ட இலக்குகளுடன் இணைக்கப்படும். ப்ரைமர் அனீலிங்கிற்கும் குறிப்பிட்ட குறைந்த வெப்பநிலை தேவைப்படுகிறது. பொதுவாக, கோவிட்-19 சோதனைக்கு 7 பொதுவான மரபணு இலக்குகள் பயன்படுத்தப்படுகின்றன; ஒவ்வொரு மரபணு இலக்கு வைரஸின் பிரதி அல்லது கட்டமைப்பிற்கு (4) இன்றியமையாதது. அந்த அத்தியாவசிய மரபணு இலக்குகளில் RNA-சார்ந்த பாலிமரேஸ் (RdRP), ORF1ab (SARS-CoV-2 இன் பாதுகாக்கப்பட்ட திறந்த வாசிப்பு சட்டகம்), S மரபணு (ஸ்பைக் புரதம்), N மரபணு (நியூக்ளியோகாப்சிட் புரதம்), E மரபணு (உறை; வைரஸின் வெளிப்புற ஷெல்) ஆகியவை அடங்கும்.
படி 3 – ப்ரைமர் நீட்டிப்பு/நீட்சி: டிஎன்ஏ ஒரு இரட்டை இழை கட்டமைப்பாக இருப்பதால், இந்த எதிர்வினை கலவையில் இரண்டு ப்ரைமர்கள் உள்ளன, ஒவ்வொன்றும் இரண்டு டிஎன்ஏ இழைகளில் ஒன்றை குறிவைக்கும் வகையில் வடிவமைக்கப்பட்டுள்ளது. ப்ரைமர்கள் தங்கள் இலக்கு டிஎன்ஏக்களுடன் இணைந்தவுடன், அவை டிஎன்ஏ பாலியர்மேஸை எங்கிருந்து தொடங்குவது மற்றும் டிஎன்ஏ பிரிவில் பெருக்கத்தை முடிக்க வேண்டும். இந்த படியானது இலக்கு டிஎன்ஏவின் ஒரே மாதிரியான டிஎன்ஏ நகலில் விளைகிறது.
மற்றும் மீண்டும் செய்யவும்: நிகழ்நேர PCR சுழற்சியை பலமுறை மீண்டும் செய்யும் (பொதுவாக 40 சுழற்சிகளுக்கு). ஒவ்வொரு முறையும் RT-PCR ஒரு சுழற்சியை முடிக்கும்போது, அது இலக்கு டிஎன்ஏவை இரட்டிப்பாக்கும். கூடுதலாக, ஃப்ளோரசன்ட் ஆய்வுகள் உள்ளன, அவை குறிப்பாக டிஎன்ஏ இலக்குகளுடன், ஒவ்வொரு ப்ரைமரின் கீழ்நிலையிலும் பிணைக்கப்படுகின்றன. ஒவ்வொரு முறையும் டிஎன்ஏ பாலியர்மேஸ் டிஎன்ஏ இலக்கைபெருக்கும் போது, அது ஃப்ளோரசன் சிக்னலை வெளியிட ஆய்வை செயல்படுத்தும். இவ்வாறு, இலக்கு டிஎன்ஏ அளவு அதிகரிக்கும் போது, ஒளிரும் தீவிரமும் அதிகரிக்கும்.
ஆன்டிபாடி சோதனைகள்:
ஆன்டிபாடி சோதனை (சீரோலஜி சோதனை என்றும் அழைக்கப்படுகிறது) உங்கள் இரத்தத்தில் SARS-CoV-2 க்கு ஆன்டிபாடிகளைக் கண்டறிய முடியும். ஆன்டிபாடிகள் என்பது உங்கள் நோயெதிர்ப்பு அமைப்பு தொற்றுநோயை எதிர்த்துப் போராடவும், எதிர்காலத்தில் உங்களை நோய்வாய்ப்படாமல் பாதுகாக்கவும் செய்யும் புரதங்கள். தற்போதைய நோய்த்தொற்றைக் கண்டறிய ஆன்டிபாடி சோதனைகள் பயன்படுத்தப்படக்கூடாது, ஆனால் உங்களுக்கு கடந்த காலத்தில் தொற்று இருந்ததா என்பதைக் குறிக்கலாம். ஆன்டிபாடி சோதனைகள் மனித நோயெதிர்ப்பு அமைப்புகள் வைரஸுக்கு எதிராக எவ்வாறு பாதுகாக்கின்றன என்பதைப் பற்றியும், மக்கள்தொகை அளவிலான பாதுகாப்பைப் பற்றியும் அறிய உதவுகிறது. தடுப்பூசியைப் பெற்ற பிறகு நீங்கள் ஆன்டிபாடி சோதனையைப் பெற்றால், சில (ஆனால் அனைத்துமே இல்லை) ஆன்டிபாடி சோதனைகள் மூலம் நீங்கள் நேர்மறையை சோதிக்கலாம். இது குறிப்பிட்ட சோதனை எந்த வகையான ஆன்டிபாடியைக் கண்டறிகிறது என்பதைப் பொறுத்தது.
தடுப்பூசியின் விளைவுகள்:
- ஊசி போடும் இடத்தில் வலி, சிவத்தல் அல்லது வீக்கம்
- காய்ச்சல் அல்லது தலைவலி
- சோர்வு அல்லது தசை வலி
- குளிர்
- குமட்டல் அல்லது வாந்தி
- வீங்கிய நிணநீர் முனைகள்
தடுப்பூசியின் நன்மைகள்:
- நோய்த்தொற்றிலிருந்து நோய் எதிர்ப்பு சக்தி (பாதுகாப்பு) ஒருவரின் நோய் எவ்வளவு லேசான அல்லது கடுமையானது மற்றும் அவர்களின் வயதைப் பொறுத்து மாறுபடும்.
- தொற்று நோய் எதிர்ப்பு சக்தி காலப்போக்கில் குறைகிறது.
- முக்கியமாக, ஒரு நபர் மேலும் தொற்றுநோயிலிருந்து பாதுகாக்கப்படுகிறாரா என்பதை நம்பத்தகுந்த முறையில் தீர்மானிக்கக்கூடிய ஆன்டிபாடி சோதனை இன்னும் கிடைக்கவில்லை.
மருத்துவ முகமூடிக்கும் சுவாசக் கருவிக்கும் உள்ள வேறுபாடு (N95 போன்றவை):
மருத்துவ முகமூடி:
- மூன்று அடுக்கு மருத்துவ முகமூடி என்பது ஒரு டிஸ்போசபிள் மாஸ்க் ஆகும், திரவம்-எதிர்ப்பு, இருமல்/தும்மல்/பேசும் போது வெளிப்படும் தொற்றுப் பொருட்களின் துளிகளில் இருந்து அணிந்தவருக்கு பாதுகாப்பு அளிக்கிறது.
- அறுவைசிகிச்சை முகமூடிகள் திரவங்களுக்கு ஒரு தடையாக இருக்கின்றன, அதாவது தெறிப்புகள், நீர்த்துளிகள் மற்றும் உடல் திரவங்களின் ஸ்ப்ரேக்கள்.
- அணிந்தவரின் சுவாச உமிழ்வுகளிலிருந்து நோயாளியைப் பாதுகாக்கிறது.
சுவாசக் கருவி:
- ஒரு N-95 சுவாச முகமூடி என்பது காற்றில் உள்ள துகள்களுக்கு அதிக வடிகட்டுதல் திறன் கொண்ட சுவாச பாதுகாப்பு சாதனமாகும். அணிந்திருப்பவருக்குத் தேவையான காற்று முத்திரையை வழங்க, அத்தகைய முகமூடிகள் மிகவும் நெருக்கமான முகப் பொருத்தத்தை அடைய வடிவமைக்கப்பட்டுள்ளன.
- இத்தகைய முகமூடியானது அதிக திரவ எதிர்ப்பு, நல்ல மூச்சுத்திணறல் (முன்னுரிமை ஒரு எக்ஸ்பிரேட்டரி வால்வுடன்), தெளிவாக அடையாளம் காணக்கூடிய உள் மற்றும் வெளிப்புற முகங்கள், வாயில் இருந்து சரிந்துவிடாத டக்பில்/கப்-வடிவ வடிவமைப்பு ஆகியவற்றைக் கொண்டிருக்க வேண்டும்.
- சரியாக அணிந்திருந்தால், இந்த முகமூடிகளின் வடிகட்டுதல் திறன் மூன்று அடுக்கு மருத்துவ முகமூடிகளை விட அதிகமாகும். இவை மூன்று அடுக்கு மருத்துவ முகமூடிகளை விட மிகவும் இறுக்கமான காற்று முத்திரையை வழங்குவதால், காற்றில் உள்ள துகள்களை உள்ளிழுப்பதில் இருந்து அணிபவரைப் பாதுகாக்கும் வகையில் வடிவமைக்கப்பட்டுள்ளன.
- சுவாசக் கருவிகள் காற்றில் உள்ள துகள்களின் வெளிப்பாட்டிலிருந்து பாதுகாக்கின்றன. உடல்நலப் பராமரிப்பில், வைரஸ்கள் மற்றும் பாக்டீரியாக்கள் உள்ளிட்ட உயிரியல் ஏரோசோல்களின் வெளிப்பாட்டிலிருந்து பாதுகாக்கிறது.
பிளாஸ்மா சிகிச்சை:
பிளாஸ்மா சிகிச்சை பல தொற்று நோய்களுக்கு சிகிச்சை அளிக்கப்படுகிறது. கன்வாலசென்ட்- பிளாஸ்மா தெரபி என்பது ஒரு வகை சிகிச்சையாகும், இதில் மீட்கப்பட்ட நோயாளிகளின் இரத்த பிளாஸ்மா தற்போது அதே நோயால் பாதிக்கப்பட்டவர்களுக்கு வழங்கப்படுகிறது. COVID-19 சிகிச்சைக்காக உலகெங்கிலும் உள்ள பல மருத்துவப் பரிசோதனைகளில் கன்வாலசென்ட்- பிளாஸ்மா சிகிச்சை பயன்படுத்தப்படுகிறது. கொரோனா நோயாளிகளுக்கு சிகிச்சை அளிக்க பிளாஸ்மா தெரபியைப் பயன்படுத்தும் நாடுகளின் பட்டியலில், இந்தியா, இங்கிலாந்து, அமெரிக்கா போன்ற பெயர்கள் இடம்பெற்றுள்ளன.
தொற்று நோய்க்கு பிளாஸ்மா சிகிச்சை பயன்படுத்தப்படுவது இது முதல் முறை அல்ல. கொரோனா வைரஸிற்கான பிளாஸ்மா சிகிச்சையின் பயன்பாடு சமீபத்தில் எபோலா வைரஸ் நோய்க்கு சிகிச்சையளிப்பதற்கு இந்த நடைமுறையைப் பயன்படுத்துவதற்கு முன்பு இருந்தது. 2014 ஆம் ஆண்டில், எபோலா வைரஸுக்கு சிகிச்சையாக பிளாஸ்மா சிகிச்சை (WHO) உலக சுகாதார அமைப்பால் பரிந்துரைக்கப்பட்டது.
பிளாஸ்மா சிகிச்சை செயல்முறை:
பிளாஸ்மா சிகிச்சை முறையானது கோவிட் 19 நோயால் மீட்கப்பட்ட நோயாளிகளிடமிருந்து இரத்தம் எடுப்பதை உள்ளடக்குகிறது. ஆன்டிபாடிகளுடன் கூடிய பிளாஸ்மா இரத்தத்தில் இருந்து பிரிக்கப்படுகிறது. இரத்தம் பின்னர் நன்கொடையாளரின் உடலுக்குத் திரும்பும். நன்கொடையாளர்கள் தங்கள் பிளாஸ்மாவில் SARS-CoV-2 எதிர்ப்பு ஆன்டிபாடிகளின் அதிக செறிவு கொண்டவர்கள் இந்த சிகிச்சையில் மிகவும் பயனுள்ளதாக இருப்பார்கள். குணமடைந்த நோயாளியின் பிளாஸ்மா தற்போது நோய்வாய்ப்பட்ட நோயாளிகளுக்கு நிர்வகிக்கப்படுகிறது. ஆன்டிபாடிகள் இப்போது உடலில் இருப்பதால், இது நோயாளிக்கு தொற்றுநோயை எதிர்த்துப் போராட உதவுகிறது. புதிய ஆன்டிபாடிகளும் உருவாகின்றன.
கோவிட்-19 நோயாளிகளுக்கு பிளாஸ்மா சிகிச்சை எவ்வாறு செயல்படுகிறது?
காய்ச்சல், வறட்டு இருமல், தொண்டை வலி, சோர்வு, வலிகள் மற்றும் வலிகள், தலைவலி மற்றும் சுவை மற்றும் வாசனை உணர்வு இழப்பு ஆகியவை கொரோனா வைரஸின் மிகவும் பொதுவான அறிகுறிகளாகும். பெரும்பாலான நாடுகளில் இரண்டு வகையான கோவிட்-19 சோதனைகள் உள்ளன. ஒன்று, பரிசோதனையின் போது உடலில் தொற்று இருக்கிறதா என்பதை கண்டறியும் வைரஸ் சோதனை. மற்ற சோதனையானது, அந்த நபருக்கு முன்னர் தொற்று இருந்ததா என்பதை வெளிப்படுத்தும் ஆன்டிபாடி சோதனை ஆகும்.
கொரோனா வைரஸ் நாவல் ஆயிரக்கணக்கான உயிர்களைக் கொன்ற உலகளாவிய தொற்றுநோயாக அதிகரித்துள்ளது. ஆபத்தான நோயாளிகளுக்கு COVID-19 க்கு இதுவரை அங்கீகரிக்கப்பட்ட சிகிச்சைகள் எதுவும் இல்லாததால், அத்தகைய நோயாளிகள் வென்டிலேட்டர்களில் வைக்கப்படுகின்றனர். கோவிட்-19க்கான சிகிச்சைகள் தனிப்பட்ட வழக்குகள் மற்றும் நோயாளியின் உடல்நிலை ஆகியவற்றின் அடிப்படையில் தீர்மானிக்கப்படுகின்றன.
பிளாஸ்மா தெரபி என்பது தற்போது வைரஸால் பாதிக்கப்பட்ட நோயாளியின் உடலில் மீட்கப்பட்ட கொரோனா வைரஸ் நோயாளியின் இரத்த பிளாஸ்மாவை அறிமுகப்படுத்துவதை உள்ளடக்குகிறது. மீட்கப்பட்ட நபரின் பிளாஸ்மாவில் ஆன்டிபாடிகள் உள்ளன, அவை வைரஸை எதிர்த்துப் போராட நோயெதிர்ப்பு மண்டலத்தால் உருவாக்கப்பட்டன. நோயுற்ற நபரின் உடலில் ஆன்டிபாடிகள் கொண்ட பிளாஸ்மா அறிமுகப்படுத்தப்பட்டால், செயலற்ற நோய்த்தடுப்பு உடலில் வைரஸுக்கு எதிராக மிகவும் திறமையாக போராடுகிறது. இது விரைவான மீட்புக்கு வழிவகுக்கிறது. COVID-19 இல் உள்ள பிளாஸ்மா சிகிச்சையானது கொடிய வைரஸுக்கு சாத்தியமான சிகிச்சையாகப் பேசப்படுகிறது.
கோவிட்-19 நோயாளிகளுக்கான அபாயங்கள் மற்றும் பக்க விளைவுகள்:
கோவிட் நோயாளிகளுக்கு பிளாஸ்மா சிகிச்சை ஆபத்து ஒரு தீவிர கவலை. பிளாஸ்மா பரிமாற்றமானது சுவாச செயலிழப்பை ஏற்படுத்தக்கூடிய இரத்தமாற்றம் தொடர்பான கடுமையான நுரையீரல் காயம் (TRALI), இதய செயலிழப்பு, அனாபிலாக்டிக் அதிர்ச்சிகள் மற்றும் ஒவ்வாமை எதிர்வினைகள், ஹீமோலிசிஸ் மற்றும் பிற நோய்க்கிருமிகள் பெறக்கூடிய இரத்தமாற்றத்துடன் தொடர்புடைய சுற்றோட்ட ஓவர்லோட் (TACO) போன்ற பல அபாயங்களை ஏற்படுத்தலாம். நன்கொடையாளரின் இரத்தத்தில் இருந்து.
கோவிட் – 19 தடுப்பு முறைகள்:
- தடுப்பூசி போடுங்கள் மற்றும் உங்கள் கோவிட்19- தடுப்பூசிகள் குறித்து புதுப்பித்த நிலையில் இருங்கள்
- உங்கள் கைகளை அடிக்கடி மற்றும் கவனமாக கழுவவும்
- உங்கள் முகத்தைத் தொடுவதைத் தவிர்க்கவும்
- கைகுலுக்கி மக்களைக் கட்டிப்பிடிப்பதை நிறுத்துங்கள் — இப்போதைக்கு
- தனிப்பட்ட பொருட்களைப் பகிர வேண்டாம்
- நீங்கள் இருமல் மற்றும் தும்மும்போது உங்கள் வாய் மற்றும் மூக்கை மூடிக்கொள்ளவும்
- மேற்பரப்புகளை சுத்தம் செய்து கிருமி நீக்கம் செய்யுங்கள்
- உடல் (சமூக) தூரத்தை தீவிரமாக எடுத்துக் கொள்ளுங்கள்
- குழுக்களாக கூடாதீர்கள்
- பொது இடங்களில் சாப்பிடுவதையோ குடிப்பதையோ தவிர்க்கவும்
- புதிய மளிகை பொருட்களை கழுவவும்
- (வீட்டில்) முகமூடியை அணியுங்கள்
- மனதில் கொள்ள வேண்டிய சில குறிப்புகள்:
- நோய்வாய்ப்பட்டிருந்தால் சுய தனிமைப்படுத்தல்
கோவிட்-19 அலைகள்
1வது அலை:
கோவிட்-19 முதன்முதலில் இங்கிலாந்தில் ஜனவரி 2020 இறுதியில் அறிவிக்கப்பட்டது மற்றும் 23 மார்ச் 2020 அன்று லாக்டவுன் அறிவிக்கப்பட்டது. நம்மில் பலர் ‘இது முடிந்ததும்’ என்ற வார்த்தைகளை உச்சரித்தோம், ஆனால் உண்மையில் அது என்ன அர்த்தம்? வைரஸின் முதல், இரண்டாவது மற்றும் மூன்றாம் வரிசை தாக்கங்கள் வெவ்வேறு காலகட்டங்களில் வெளிப்படுவதால், கோவிட்-19 தொற்றுநோயின் ‘மூன்றாவது அலை’யின் தாக்கத்தை நாம் கடக்கும் வரை இந்த தொற்றுநோய் ‘முடிந்து’ இருக்காது.
இறப்பு மற்றும் இயலாமை நேரடியாக கோவிட்-19 உடன் இணைக்கப்பட்டுள்ள முதல் அலையின் விளைவுகளை நாங்கள் தற்போது அனுபவித்து வருகிறோம். கொடூரமான இறப்பு எண்ணிக்கையுடன், இன்னும் சொல்லப்படாத எண்ணிக்கையிலான மக்கள் கடுமையான கடுமையான சுவாச நோய்க்குறி கொரோனா வைரஸ் 2 நோய்த்தொற்றின் நீடித்த பின்விளைவுகளுடன் வாழ்கின்றனர் – சிலருக்கு, லேசான COVID-19 கூட பல மாதங்கள் பலவீனமடையக்கூடும். மருத்துவரீதியாக நோய்த்தொற்றில் இருந்து குணப்படுத்தப்பட்டது.
2வது அலை:
இரண்டாவது அலையானது, COVID-19 இன் பரவலைக் கட்டுப்படுத்த எடுக்கப்பட்ட நடவடிக்கைகளால் நடுத்தரக் காலத்தில் பாதிக்கப்படுபவர்களைக் குறிக்கிறது. கோவிட்-19 நோய்த்தொற்றுக்கு பயந்து சுகாதார வசதிகளை வழங்குவதில் தாமதம் செய்பவர்களும் இதில் அடங்கும்; முற்போக்கான நோய்களைக் கொண்டவர்கள், நியமனங்கள் மறுசீரமைக்கப்பட்டவை; மற்றும் வழக்கமான திரையிடலை தவறவிட்டவர்கள். மருத்துவர்கள், குறிப்பாக முதன்மை சிகிச்சைப் பிரிவில் பணிபுரிபவர்கள், பின்னடைவை எவ்வாறு வழிநடத்துவார்கள் என்ற கேள்விக்கு விடை கிடைக்கவில்லை.
3வது அலை:
மூன்றாவது அலையானது, ஆரோக்கியத்தின் சமூக நிர்ணயம் செய்யும் காரணிகளில் வைரஸின் தாக்கம் மற்றும் அடுத்த தலைமுறையின் மீது அதன் விளைவுகள். 2 கடுமையான பொருளாதாரக் காயத்தின் மூலம் இந்த வைரஸ் சுகாதார ஏற்றத்தாழ்வுகளை மோசமாக்கும். 3 குறைந்த ஊதியம் பெறும் ஊழியர்களை (பெரும்பாலும் பெண்களை நம்பியிருக்கும் துறைகள்) , இளைஞர்கள் மற்றும் கறுப்பின, ஆசிய மற்றும் சிறுபான்மை இனத்தவர்கள் (BAME) கணிக்கப்பட்ட ஆழமான பொருளாதார மந்தநிலையிலிருந்து மீள்வதற்கு நீண்ட காலம் எடுக்கும். 3 இந்த மோசமான பொருளாதார நிலைமைகளால் ஏற்படும் உடல்நல பாதிப்புகள் சிக்கலானதாக இருக்கும், ஆனால் குழுக்கள் வறுமை மற்றும் மோசமான உடல்நலம் ஆகியவற்றுக்கு இடையேயான சந்திப்பில் மிகவும் பாதிக்கப்படும்.
குழந்தைகள் ஏற்கனவே பள்ளிகளுக்கு வெளியே பூட்டப்பட்டுள்ளனர். ஆசிரியர்களின் சிறந்த முயற்சிகள் இருந்தபோதிலும், தங்கள் மாதக்கணக்கான கல்வியை ஒருபோதும் ஈடுசெய்ய முடியாத குழந்தைகள் இருப்பார்கள், அவர்கள் நல்ல ஊதியம் பெறும் வேலைகளிலிருந்து பூட்டப்பட்டு, அதன் விளைவாக மோசமான ஆரோக்கியத்துடன் வாழ்நாள் முழுவதும் பூட்டப்படுவார்கள். தனியார் கல்வியறிவு பெற்ற குழந்தைகள் வீட்டிலிருந்து தொடர்ந்து கற்க முடியும் என்று ஆரம்ப அறிக்கைகள் தெரிவிக்கின்றன, அதேசமயம் அவர்களது அரசுப் பள்ளி மாணவர்கள் தவறிவிட்டனர். நிச்சயமாக, உங்களிடம் சொந்தமாக மடிக்கணினி இருந்தால், உங்கள் பெற்றோர் வீட்டில் இருந்து வேலை செய்யும் போது உங்கள் செயல்பாடுகளைக் கண்காணிக்க முடிந்தால் ஆன்லைன் கற்றலுக்கு மாறுவது மிகவும் எளிதானது.
பெற்றோரின் வருமான இழப்பு குழந்தைகளின் உணவு, வீட்டுவசதி மற்றும் கல்வி வாய்ப்புகளை பாதிக்கும். பொது நிதியில் சாத்தியமான வெட்டுக்கள் இளைஞர் மையங்கள் மூடப்படுவதற்கு வழிவகுக்கும்; நூலகங்கள் திறக்கப்படவே இல்லை; மற்றும் கவுன்சில் நிதியுதவி கலை நிகழ்ச்சிகளின் முடிவு (அவை முன்பு இருந்திருந்தால்). குழந்தைகள் பாதுகாப்பாக பழகுவதற்கு இன்னும் கூடுதலான இடங்களை இழக்க நேரிடும், பொறித்த கோழிக்கடைகள் போன்ற உடல் பருமன் இல்லாத இடங்களுக்குத் தீர்வு காண வேண்டியிருக்கும்.
தற்காலிக தங்குமிடங்களில் வசிக்கும் பாதிக்கப்படக்கூடிய குழந்தைகளுக்கு, சுகாதார சேவைகள், சட்ட ஆலோசனை மற்றும் குடியேற்ற ஆதரவு ஆகியவற்றிலிருந்து வழக்கமான செக்-இன்களுக்கான அணுகலை இழக்க நேரிடும். லாக்டவுன் என்பது குழந்தை துஷ்பிரயோகம் மற்றும் குடும்ப வன்முறை ஆகியவற்றின் அபாயத்தை குறிக்கிறது, இவை இரண்டும் மோசமான குழந்தை பருவ அனுபவங்கள் பிற்கால வாழ்க்கையில் நிரூபணமான விளைவுகளை ஏற்படுத்தும். சமூக இடைவெளிக்கு இடமளிக்கும் நோக்கத்தில் சட்டத்தில் செய்யப்பட்ட மாற்றங்கள் சில குழந்தைகளுக்கான சட்டப்பூர்வ பாதுகாப்பையும் பலவீனப்படுத்தியுள்ளன: இந்த மாற்றங்கள் எப்போது சுத்திகரிக்கப்படும் அல்லது மாற்றப்படும் என்பது இன்னும் தெளிவாகத் தெரியவில்லை.
COVID-19 தொற்றுநோயின் நீடித்த தாக்கங்களைக் கண்டறியத் தொடங்குவது கூட மிகப்பெரியதாக இருக்கும். இருப்பினும் இது ஒரு தொற்றுநோயின் பொருள்: வைரஸ் எல்லாவற்றிலும் நுழைந்துள்ளது. இது எங்கள் நிதி முடிவுகள், எங்கள் சட்டப் பாதுகாப்பு, எங்கள் இதயங்கள் எங்கள் மனதில் உள்ளது. நம் வாழ்வின் ஒவ்வொரு துறையிலும் அது கணக்கிடப்படும் வரை தொற்றுநோய் ‘முடிந்து’ இருக்க முடியாது.
ஆனால் மூன்றாவது அலையைப் பற்றிய முக்கியமான விஷயத்தை நாம் மறந்துவிடக் கூடாது – அது இன்னும் கடலில் வெகு தொலைவில் உள்ளது. எதிர்காலம் மறக்கப்படவில்லை. பொருளாதாரக் காயத்தைத் தணிக்க, நூலகங்கள், இளைஞர்கள் மற்றும் சமூக மையங்களைத் திரும்பப் பெறுவதற்கான முன்னுரிமைகளுக்கு நாம் இப்போது செயல்படலாம். மூன்றாவது அலையானது பாதுகாப்பற்ற கரையில் மோத வேண்டியதில்லை.
கோவிட்-19 இன் அமைப்பு மற்றும் அமைப்பு
கொரோனா வைரஸ் வெடிப்பு குறித்து அக்கறை கொண்ட பலர், தற்போது ஊடக ஆதாரங்களால் தெரிவிக்கப்படுவதை விட கொரோனா வைரஸ்கள் பற்றி அதிகம் புரிந்துகொள்வது பயனுள்ளதாக இருக்கும். நீண்ட கால கட்டமைப்பு உயிரியலாளர்கள் என்ற வகையில், கொரோனா வைரஸ் பற்றிய அடிப்படை தகவல்களை கீழே வழங்குகிறோம், வைராலஜி படிக்காதவர்களுக்கு இது உதவியாக இருக்கும்.
அனைத்து வைரஸ்களும் உயிரணுக்களுக்குள் மட்டுமே இனப்பெருக்கம் செய்யக்கூடிய ஒட்டுண்ணிகள். இவ்வாறு, அவை பாக்டீரியா மற்றும் பூஞ்சைகளிலிருந்து மிகவும் வேறுபட்டவை, அவை பெரும்பாலும் மண், நீர், கரிம கழிவுகள், கழிவுநீர் அல்லது உயிரினங்களுக்குள் சுயமாக இனப்பெருக்கம் செய்கின்றன.
விலங்கு மற்றும் தாவர வைரஸ்கள் இரண்டு பொதுவான வகைகளாகப் பிரிக்கப்படுகின்றன, அவற்றில் மரபணுப் பொருள் நீண்ட DNA மூலக்கூறுகளாகவும், மரபணுப் பொருள் RNA மூலக்கூறுகளாகவும் இருக்கும். DNA வைரஸ்களில் ஹெர்பெஸ், அடினோவைரஸ் மற்றும் வார்ட் வைரஸ்கள் உள்ளன. எலக்ட்ரான் நுண்ணோக்கியில் காணப்பட்ட “சூரியனைப் போன்ற” வடிவத்திற்கு பெயரிடப்பட்ட கொரோனா வைரஸ்கள், இன்ஃப்ளூயன்ஸா வைரஸ்கள், எச்ஐவி மற்றும் ரைனோவைரஸ்கள் (சாதாரண சளி) போன்றவற்றைப் போலவே, அவற்றின் மரபணுக்களையும் குறியாக்க ஆர்என்ஏ மூலக்கூறுகளைப் பயன்படுத்துகின்றன. SARS-CoV-2, COVID-19 ஐ ஏற்படுத்தும் வைரஸ், பாலூட்டிகள் மற்றும் பறவைகளை பாதிக்கிறது. இது முந்தைய SARS (கடுமையான கடுமையான சுவாச நோய்க்குறி) மற்றும் MERS (மத்திய கிழக்கு சுவாச நோய்க்குறி) வெடிப்புகளை ஏற்படுத்தும் வைரஸ்களுடன் நெருக்கமாக தொடர்புடையது.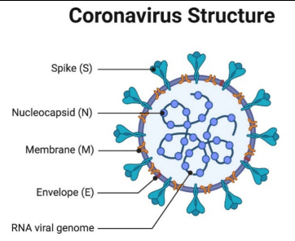
கொரோனா வைரஸ் துகள்களின் மையத்தில் இறுக்கமாக நிரம்பிய நீண்ட RNA பாலிமர்களுடன் ஒழுங்கமைக்கப்பட்டுள்ளன, மேலும் ஒரு பாதுகாப்பு கேப்சிட் மூலம் சூழப்பட்டுள்ளது, இது கோட் அல்லது கேப்சிட் புரதங்கள் என குறிப்பிடப்படும் மீண்டும் மீண்டும் புரத மூலக்கூறுகளின் லட்டு ஆகும். கொரோனா வைரஸில், இந்த புரதங்கள் நியூக்ளியோகேப்சிட் (N) என்று அழைக்கப்படுகின்றன. கொரோனா வைரஸின் மையத் துகள் புரதங்கள் செருகப்பட்ட லிப்பிட்களால் (கொழுப்புகளால்) செய்யப்பட்ட வெளிப்புற சவ்வு உறை மூலம் மேலும் சூழப்பட்டுள்ளது. இந்த சவ்வுகள் வைரஸ் கடைசியாக கூடியிருந்த செல்களிலிருந்து பெறப்படுகின்றன, ஆனால் ஸ்பைக் (S), சவ்வு (M) மற்றும் உறை (E) புரதங்கள் உட்பட குறிப்பிட்ட வைரஸ் புரதங்களைக் கொண்டிருக்கும் வகையில் மாற்றியமைக்கப்படுகின்றன.
வெளிப்புற சவ்வு திட்டத்தில் உள்ள புரதங்களின் முக்கிய தொகுப்பு துகள்களிலிருந்து வெளியேறுகிறது மற்றும் அவை ஸ்பைக் புரதங்கள் (S) என அழைக்கப்படுகின்றன. இந்த புரோட்டீன்கள்தான் புரவலன் செல்களில் உள்ள ரிசெப்டர் புரோட்டீன்களால் அடையாளம் காணப்படுகின்றன.
70% எத்தனால் அல்லது 90% ஐசோப்ரோபனோல் (ஆல்கஹால் தேய்த்தல்), ஹைட்ரஜன் பெராக்சைடு கரைசல்கள், ஹைபோகுளோரைட் ப்ளீச், சோப்புகள் மற்றும் சவர்க்காரம், அத்துடன் புற ஊதா ஒளி மற்றும் சமைப்பதில் அதிக வெப்பநிலை ஆகியவற்றால் கொரோனா வைரஸ் துகள்கள் விரைவாக செயலிழக்கப்படுகின்றன – கொல்லப்படுகின்றன.
ஆஞ்சியோடென்சின் கன்வெர்டிங் என்சைம் 2 (ACE2) என்ற நொதிக்கான ஏற்பி மூலம் கொரோனா வைரஸ்கள் முதன்மையாக மனித நுரையீரல் செல்களை பாதிக்கின்றன. ACE2 ஆனது ACE ஐ உள்ளடக்கிய ஆஞ்சியோடென்சின் மாற்றும் என்சைம்களின் குடும்பத்தில் ஒரு அங்கமாகும், இதற்காக பல அமெரிக்கர்கள் ACE ஐ தடுப்பதன் மூலம் செயல்படும் இரசாயனங்கள் கொண்ட இரத்த அழுத்த மருந்துகளை எடுத்துக்கொள்கிறார்கள். வைரஸ் தொற்றுக்கு வழிவகுக்கும் முதல் படியாக, வைரஸ் ஸ்பைக் புரதம் ACE2 ஏற்பியை அடையாளம் கண்டு பிணைக்கிறது. வைரஸ் பின்னர் நுரையீரல் செல்களில் இணைக்கப்பட்டு, வைரஸ் ஆர்என்ஏ சைட்டோபிளாஸில் வெளியிடப்படுகிறது. வைரஸ் ஆர்என்ஏ மூலக்கூறுகள், வைரஸ் ஆர்என்ஏவின் ஆயிரக்கணக்கான நகல்களை உருவாக்க செல்லுலார் கருவியை நியமிக்கின்றன, மேலும் நூறாயிரக்கணக்கான நியூக்ளியோகேப்சிட், சவ்வு, உறை மற்றும் ஸ்பைக் புரதங்களை ஒருங்கிணைக்க செல்களுக்கு அறிவுறுத்துகின்றன. இவை புதிய வைரஸ் துகள்களாக ஒன்றிணைகின்றன, அவை செல் மேற்பரப்பு சவ்வுகளிலிருந்து வெளியேறுகின்றன. செல்கள் புதிதாக உருவாகும் வைரஸ் துகள்களை வெளியிட்டு நோய்த்தொற்றைப் பரப்பி இறுதியில் இறக்கின்றன.
கோவிட்-19 இன் மருந்துகள்:
1) ஹைட்ராக்ஸி குளோரோகுயின் (HCQ):
இது முதன்முதலில் இந்தியாவில் மலேரியா சிகிச்சைக்காக உருவாக்கப்பட்டது. இரண்டு இந்திய நிறுவனங்களான Ipca Laboratories மற்றும் Zydus Cadila Ltd ஆகியவை உலகின் மிகப்பெரிய மருந்து உற்பத்தியாளர்கள். ஹைட்ராக்ஸி குளோரோகுயின் புதிய கொரோனா வைரஸ் அல்லது SARS COV2 ஐ உயிரணுக்களுடன் இணைக்க அனுமதிக்காது என்பதற்கான தத்துவார்த்த ஆதாரங்களின் அடிப்படையில் சுகாதாரப் பணியாளர்களிடையே தொற்றுநோயைத் தடுக்க இந்திய மருத்துவ ஆராய்ச்சி கவுன்சிலும் மருந்தைப் பயன்படுத்துகிறது. அமெரிக்க ஜனாதிபதி டொனால்ட் டிரம்ப் மற்றும் சில உலகளாவிய அரசியல் தலைவர்களால் HCQ ஒரு சாத்தியமான கொரோனா வைரஸ் சிகிச்சையாகக் கூறப்பட்டது.
2)Covifor
கோவிட்-19 சிகிச்சைக்காக ‘ரெம்டெசிவிர்’ தயாரிப்பதற்கு ஹெட்டரோ நிறுவனத்துக்கு இந்திய மருந்துக் கட்டுப்பாட்டாளர் ஜெனரல் (டிசிஜிஐ) ஒப்புதல் அளித்துள்ளது. ஹெட்டரோவின் ரெம்டெசிவிரின் ஜெனரிக் பதிப்பு இந்தியாவில் ‘கோவிஃபோர்’ என்ற பிராண்ட் பெயரில் விற்பனை செய்யப்படும். நோயின் கடுமையான அறிகுறிகளுடன் மருத்துவமனையில் அனுமதிக்கப்பட்ட பெரியவர்கள் மற்றும் குழந்தைகளில் கோவிட்-19 இன் சந்தேகத்திற்கிடமான அல்லது ஆய்வகத்தால் உறுதிப்படுத்தப்பட்ட வழக்குகளுக்கு சிகிச்சையளிப்பதற்காக DCGI ஆல் அனுமதி வழங்கப்பட்டுள்ளது. கோவிஃபோர் (ரெம்டெசிவிர்) 100 மி.கி குப்பியில் (ஊசி) கிடைக்கும், இது ஒரு மருத்துவமனை அமைப்பில் ஒரு சுகாதாரப் பயிற்சியாளரின் மேற்பார்வையின் கீழ் நரம்பு வழியாக செலுத்தப்பட வேண்டும்.
3)Fabiflu:
Glenmark Pharmaceuticals, Favipiravir என்ற ஆன்டிவைரல் மருந்தை, FabiFlu என்ற பிராண்டின் கீழ், லேசான மற்றும் மிதமான கோவிட் நோயாளிகளுக்கு சிகிச்சையளிப்பதற்காக அறிமுகப்படுத்தியுள்ளது. ஒரு மாத்திரையின் விலை ₹103, பரிந்துரைக்கப்பட்ட மருந்து 200 mg மாத்திரையாக 34 மாத்திரைகள் கொண்ட ஒரு துண்டுக்கு ₹3,500 MRP விலையில் கிடைக்கும்.
4) சிப்ரேமி:
சிப்லா தனது சொந்த ரெமெடிசிவிரை சிப்ரேமி என்ற பெயரில் அறிமுகப்படுத்தியுள்ளது. சிப்லா தனது சொந்த வசதிகள் மற்றும் கூட்டாளர் தளங்கள் மூலம் ரெமெடிசிவிரை வணிகமயமாக்குவதாகக் கூறியது. சமமான விநியோகத்தை உறுதி செய்வதற்காக, அரசு மற்றும் திறந்த சந்தை வழிகள் மூலம் மருந்து வழங்கப்படும். ஆக்ஸிஜன் ஆதரவு தேவைப்படுபவர்களுக்கு மருந்து மிகவும் பயனுள்ளதாக இருக்கும். சிப்லா மருந்துக்கான விலையை இன்னும் வெளியிடவில்லை.
5) மெத்தில்பிரெட்னிசோலோன்:
மிதமான மற்றும் கடுமையான நோயைக் கையாளுவதில் இந்திய மருத்துவர்கள் மெத்தில்பிரெட்னிசோலோனை வெற்றிகரமாகப் பயன்படுத்தி வருகின்றனர். இது அதன் ஒட்டுமொத்த இறப்பைக் குறைக்கிறது மற்றும் சிகிச்சை முறையின் இன்றியமையாத பகுதியாகும். மேலும், இது அறிகுறிகளின் தீவிரத்தை குறைக்கிறது என்று மருத்துவர்கள் கூறினர். Dexamethasone ஒரு பெரிய சோதனை மூலம் ஆதரிக்கப்படுகிறது மற்றும் ஒரு செலவு குறைந்த மருந்து. இது Methylprednisone போன்ற அதே குழுவில் உள்ளது.
6) ரெம்டெசிவிர் (வெக்லூரி)
ரெம்டெசிவிர் என்பது ஒரு வைரஸ் தடுப்பு மருந்தாகும், இது ஜூலை 2020 இல் TGA ஆல் தற்காலிகமாக அங்கீகரிக்கப்பட்டது. ரெம்டெசிவிர் கோவிட்-19 தொற்று உள்ளவர்களுக்கு மீட்பு நேரத்தை குறைக்கும்.
கடுமையான COVID-19 அறிகுறிகளைக் கொண்ட பெரியவர்கள் மற்றும் இளம்பருவ நோயாளிகளுக்குப் பயன்படுத்துவதற்கு இது தற்காலிகமாக அங்கீகரிக்கப்பட்டுள்ளது, அவர்கள் மருத்துவமனையில் அனுமதிக்கப்பட்டு கடுமையாக உடல்நிலை சரியில்லாமல் உள்ளனர், சுவாசிக்க ஆக்ஸிஜன் அல்லது உயர் மட்ட ஆதரவு தேவைப்படுகிறது.
டெங்கு:
- டெங்கு ஒரு வைரஸ் நோய்
- இது ஏடிஸ் எஜிப்டி மற்றும் ஏடிஸ் அல்போபிக்டஸ் கொசுக்களின் தொற்று கடித்தால் பரவுகிறது.
- ஒரு தொற்று கொசு கடித்த 5-6 நாட்களுக்குப் பிறகு மனிதன் நோயை உருவாக்குகிறான்
- இது இரண்டு வடிவங்களில் நிகழ்கிறது:
- டெங்கு காய்ச்சல்
- டெங்கு ரத்தக்கசிவு காய்ச்சல் (DHF)
- டெங்கு காய்ச்சல் ஒரு காய்ச்சல் போன்ற நோய்
- டெங்கு ரத்தக்கசிவு காய்ச்சல் (DHF) மிகவும் கடுமையான நோயாகும், இது மரணத்தை ஏற்படுத்தும்
- டெங்கு காய்ச்சல் அல்லது டிஹெச்எஃப் இருப்பதாக சந்தேகிக்கப்படும் நபர் அருகில் உள்ள மருத்துவ மையத்திற்குச் செல்ல வேண்டும்
டெங்கு காய்ச்சலின் அறிகுறிகள் மற்றும் அறிகுறிகள்:
- கடுமையான காய்ச்சல் திடீரென ஆரம்பம்
- கடுமையான முன் தலைவலி
- கண்களின் பின்னால் வலி, இது கண் அசைவுடன் மோசமடைகிறது
- தசை மற்றும் மூட்டு வலிகள்
- மார்பு மற்றும் மேல் மூட்டுகளில் தட்டம்மை போன்ற சொறி
- குமட்டல் மற்றும் வாந்தி
டெங்கு ரத்தக்கசிவு காய்ச்சல் மற்றும் அதிர்ச்சி நோய்க்குறியின் அறிகுறிகள் மற்றும் அறிகுறிகள்:
- டெங்கு காய்ச்சல் போன்ற அறிகுறிகள்
- கடுமையான வயிற்று வலிகள்
- தோல் வெளிர், குளிர் அல்லது ஈரமாக மாறும்
- மூக்கு, வாய் மற்றும் ஈறுகளில் இருந்து இரத்தப்போக்கு மற்றும் தோல் வெடிப்பு
- இரத்தத்துடன் அல்லது இரத்தமின்றி அடிக்கடி வாந்தியெடுத்தல்
- தூக்கம் மற்றும் அமைதியின்மை
- நோயாளி தாகமாக உணர்கிறார் மற்றும் வாய் வறண்டு போகிறது
- விரைவான பலவீனமான துடிப்பு
- சுவாசிப்பதில் சிரமம்
பிரச்சனையின் அளவு:
தொடர்பு கொள்ளக்கூடிய காலம்
டெங்கு நோயால் பாதிக்கப்பட்ட நபர், நோய் வருவதற்கு 6 முதல் 12 மணி நேரத்திற்கு முன்பு கொசுக்களால் பாதிக்கப்பட்டு 3 முதல் 5 நாட்கள் வரை அப்படியே இருக்கும்.
வயது மற்றும் பாலினக் குழு பாதிக்கப்பட்டுள்ளது
- அனைத்து வயதினரும் & இருபாலரும் பாதிக்கப்படுகின்றனர்
- DHF வெடிப்பின் போது குழந்தைகளில் இறப்புகள் அதிகம்
டெங்கு/டெங்கு ரத்தக்கசிவு காய்ச்சலைத் தூண்டும்
- ஏடிஸ் எஜிப்டி மற்றும் ஏடிஸ் அல்போபிக்டஸ் ஆகியவை டெங்கு / டெங்கு ரத்தக்கசிவு காய்ச்சலைத் தூண்டும்.
- இது வெள்ளைக் கோடுகள் மற்றும் தோராயமாக 5 மிமீ அளவுள்ள சிறிய, கருப்பு கொசு.
- அதன் உடலில் வைரஸ் உருவாகி நோய் பரவுவதற்கு சுமார் 7 முதல் 8 நாட்கள் ஆகும்.
உணவளிக்கும் பழக்கம்
- நாள் கடி
- முக்கியமாக வீட்டு மற்றும் பெரிடோமெஸ்டிக் சூழ்நிலைகளில் மனிதர்களுக்கு உணவளிக்கிறது
- மீண்டும் மீண்டும் கடித்தல்
ஓய்வெடுக்கும் பழக்கம்
- உள்நாட்டு மற்றும் பெரிடோமெஸ்டிக் சூழ்நிலைகளில் ஓய்வெடுக்கிறது
- வீடுகளின் இருண்ட மூலைகளிலோ, ஆடைகள், குடை போன்ற தொங்கும் பொருள்களிலோ அல்லது தளபாடங்களுக்கு அடியிலோ தங்கியிருக்கும்.
இனப்பெருக்கம் செய்யும் பழக்கம்
- ஏடிஸ் எஜிப்டி கொசு எந்த வகையான மனிதனால் உருவாக்கப்பட்ட கொள்கலன்கள் அல்லது சிறிய அளவு தண்ணீர் கொண்ட சேமிப்பு கொள்கலன்களில் இனப்பெருக்கம் செய்கிறது
- ஏடிஸ் ஈஜிப்டியின் முட்டைகள் தண்ணீரின்றி ஓராண்டுக்கு மேல் வாழக்கூடியவை
பொதுவான இனப்பெருக்க இடங்கள்
தேங்காய் ஓடுகள், டிரம்ஸ், ஜாடிகள், பானைகள், வாளிகள், மலர் குவளைகள், பயன்படுத்தப்படாத அரைக்கும் கற்கள், தாவர தட்டுகள், தொட்டிகள், தொட்டிகள், பாட்டில்கள், டின்கள், டயர்கள், கூரை சாக்கடைகள், குளிர்சாதன பெட்டி துளிகள், சிமெண்ட் தொகுதிகள், கல்லறைத் தொட்டிகள், மூங்கில் தூண்கள் மரத்துளைகள் மற்றும் பல இடங்களில் மழைநீர் தேங்கி நிற்கிறது.
டெங்கு மற்றும் DHF சிகிச்சை
- டெங்கு/DHF சிகிச்சைக்கு மருந்து அல்லது தடுப்பூசி எதுவும் இல்லை
- டெங்கு தொற்று சிகிச்சைக்கு குறிப்பிட்ட மருந்துகள் எதுவும் இல்லை. டெங்கு இருப்பதாக நினைக்கும் நபர்கள் பாராசிட்டமால் உடன் வலி நிவாரணிகளை (வலி நிவாரணிகள்) பயன்படுத்த வேண்டும் மற்றும் ஆஸ்பிரின் உள்ளவற்றை தவிர்க்க வேண்டும்.
- அவர்கள் ஓய்வெடுக்க வேண்டும், நிறைய திரவங்களை குடிக்க வேண்டும் மற்றும் மருத்துவரை அணுக வேண்டும்.
- சந்தேகத்திற்குரிய டெங்கு காய்ச்சலின் ஆரம்ப அறிக்கை
- டெங்கு காய்ச்சலை நிர்வகிப்பது அறிகுறி மற்றும் ஆதரவாக உள்ளது
- டெங்கு அதிர்ச்சி நோய்க்குறியில், பின்வரும் சிகிச்சை பரிந்துரைக்கப்படுகிறது
- பிளாஸ்மா இழப்புகளை மாற்றுதல்
- எலக்ட்ரோலைட் மற்றும் வளர்சிதை மாற்றக் கோளாறுகளை சரிசெய்தல்
- இரத்தமாற்றம்
- Aedes aegypti கொசுவைக் கட்டுப்படுத்துவது மட்டுமே தேர்வு முறையாகும்
- ஆரம்பகால கண்டறிதல் மற்றும் முறையான வழக்கு மேலாண்மை மற்றும் அறிகுறி சிகிச்சை மூலம், இறப்பு கணிசமாக குறைக்கப்படும்
- குணப்படுத்துவதை விட தடுப்பு சிறந்தது
இந்திய மருத்துவ முறை-சித்த மருத்துவம்
பாரம்பரிய சித்த மருத்துவத்தின் மூலம் டெங்கு காய்ச்சலுக்கு சிகிச்சை அளித்து தடுக்கவும்
பப்பாளி இலை சாறு
புதிய பப்பாளி இலைகளை (நரம்புகள் நீங்கலாக) சிறிது குளிர்ந்த நீரில் கலந்து அரைத்து வடிகட்ட வேண்டும். 10 மில்லி ஒரு நாளைக்கு நான்கு முறை உட்கொள்ளுங்கள். ஐந்து நாட்கள் சாப்பிட்டால் காய்ச்சல் குறையும். காய்ச்சலில் இருந்து மீண்ட பிறகும் இதை இன்னும் இரண்டு நாட்களுக்கு தொடரலாம். பப்பாளி இலைச்சாறு ஒரு பாரம்பரிய வீட்டில் தயாரிக்கப்பட்ட இயற்கை மருந்து.
மலை வேம்பு இலை (மலை வேம்பு) சாறு
புதிய மலைவேம்பு இலைகளை சிறிது குளிர்ந்த நீரில் கலந்து அரைத்து வடிகட்ட வேண்டும். 10 மில்லி ஒரு நாளைக்கு இரண்டு முதல் மூன்று முறை எடுத்துக் கொள்ளுங்கள். ஐந்து நாட்கள் சாப்பிட்டால் காய்ச்சல் குறையும். காய்ச்சலில் இருந்து மீண்ட பிறகும் இதை இன்னும் இரண்டு நாட்களுக்கு தொடரலாம். மலைவேம்பு இலைச்சாறு பாரம்பரிய வீட்டில் தயாரிக்கப்பட்ட இயற்கை மருந்து.
நிலவேம்பு குடிநீர்
10 கிராம் நிலவேம்புக் குடிநீரை 100 மில்லி தண்ணீரில் பாதியாகக் கொதிக்கும் வரை கொதிக்க வைத்து, காலை, மாலை என இரண்டு வேளை 50 மில்லி வீதம் உட்கொள்ள வேண்டும். ஒவ்வொரு டோஸுக்கும் நிலவேம்புக் குடிநீரை புதிதாகத் தயாரிக்கவும். ஐந்து நாட்கள் சாப்பிட்டால் காய்ச்சல் குறையும். காய்ச்சலில் இருந்து மீண்ட பிறகும் இதை இன்னும் இரண்டு நாட்களுக்கு தொடரலாம். நிலவேம்புக் குடிநீரைப் பொடி அரசு மருத்துவமனைகள் மற்றும் ஆரம்ப சுகாதார நிலையங்களில் உள்ள அனைத்து சித்த பிரிவுகளிலும் இலவசமாகக் கிடைக்கும்.
திசையன் கட்டுப்பாட்டு நடவடிக்கைகள்:
- தனிப்பட்ட நோய்த்தடுப்பு நடவடிக்கைகள்
- கொசு விரட்டி கிரீம்கள், திரவங்கள், சுருள்கள், பாய்கள் போன்றவற்றைப் பயன்படுத்துதல்.
- முழு கை சட்டை மற்றும் காலுறையுடன் கூடிய முழு பேன்ட் அணிதல்
- கொசுக் கடியைத் தடுக்க பகல் நேரத்தில் தூங்கும் கைக்குழந்தைகள் மற்றும் சிறு குழந்தைகளுக்கு படுக்கை வலைகளைப் பயன்படுத்துதல்
- உயிரியல் கட்டுப்பாடு
- அலங்கார தொட்டிகள், நீரூற்றுகள் போன்றவற்றில் புழுக்களை உண்ணும் மீன்களைப் பயன்படுத்துதல்.
- இரசாயன கட்டுப்பாடு
- பெரிய நீர் இருப்புகளில் டெமிஃபோஸ் 50% EC போன்ற இரசாயன லார்விசைடுகளைப் பயன்படுத்துதல்
- பைரெத்ரம் 2% சாற்றைப் பயன்படுத்தி வீடுகள், சந்தை இடங்கள், பெரிய வளாகங்கள் மற்றும் கட்டிடங்களில் பகல் நேரத்தில் ஏரோசல் ஸ்ப்ரே தெளிக்க வேண்டும்.
- சுற்றுச்சூழல் மேலாண்மை & மூலக் குறைப்பு முறைகள்
- கொசு உற்பத்தி மூலங்களைக் கண்டறிந்து அழித்தல்
- மேற்கூரை, போர்டிகோக்கள் மற்றும் சன் ஷேட்களின் மேலாண்மை
- தண்ணீர் சேமிக்கும் பாத்திரங்களை ஒவ்வொரு வாரமும் பிளீச்சிங் பவுடரால் துடைத்து கழுவ வேண்டும்.
- தண்ணீர் கொள்கலன்களில் கொசுக்கள் உற்பத்தியாவதைத் தடுக்க, அவற்றை ஒரு துணி அல்லது தாளால் சரியாக மூட வேண்டும்.
- நம்பகமான நீர் வழங்கல்
- வாராந்திர உலர் நாள் கவனிப்பு
- சுகாதார கல்வி
- டி.வி., ரேடியோ, சினிமா ஸ்லைடுகள் போன்ற பல்வேறு ஊடக ஆதாரங்கள் மூலம் நோய் மற்றும் வெக்டார் பற்றிய அறிவை பொது மக்களுக்கு வழங்குதல்.
- டெங்கு காய்ச்சல் மொபைல் ஆப் தமிழில்
- டெங்கு காய்ச்சல் மொபைல் செயலியை கூகுள் பிளே ஸ்டோரில் இருந்து பதிவிறக்கம் செய்து கொள்ளலாம்.
- டெங்கு ஃபீவர் தமிழ் ஆப் ஏடிஸ் கொசுக்கள் இனப்பெருக்கம் செய்யும் ஆதாரங்கள் பற்றிய முழுமையான படத் தகவல்களுடன் விரிவான அடிக்கடி கேட்கப்படும் கேள்விகளையும் வழங்குகிறது.
- பயனுள்ள சித்த சிகிச்சை பற்றிய தகவல்கள் கிடைக்கின்றன.
- சிறந்த புரிதலைப் பெற, ஒரு ஆடியோ ஜிங்கிள் மற்றும் பிரபலங்களின் வீடியோக்களும் சேர்க்கப்பட்டுள்ளன. அனைத்து பொருட்களும் தமிழில் கொடுக்கப்பட்டுள்ளன.
- இந்த ஆப் மூலம் பயனர் நேரடியாக 108, 104 மற்றும் 24 X 7 பொது சுகாதாரக் கட்டுப்பாட்டு அறைக்கு டயல் செய்யலாம்.
